ЛЕКАРСТВА И ДРУГИЕ БИОЛОГИЧЕСКИЕ МЕТОДЫ ЛЕЧЕНИЯ
Антипсихотические средства (нейролептики)
Этот термин относится к лекарствам, которые уменьшают психомоторное возбуждение и воздействуют на некоторые симптомы шизофрении, не вызывая заторможенности, спутанности и сонливости. Иначе такие препараты называют нейролептиками (этот термин принят в русскоязычной литературе. — Ред.), антишизофреническими средствами и большими транквилизаторами. Ни один из этих терминов не является вполне удовлетворительным. Слово «нейролептик» характеризует скорее побочные эффекты, чем лечебное действие лекарств; словосочетание «большие транквилизаторы» не соответствует наиболее важному клиническому действию; определение «антишизофренические» предполагает более специфическое действие, чем то, которое эти лекарства оказывают на самом деле. Термин «антипсихотические» употребляется на том основании, что он встречается в British national formulary.
Нейролептики применяются для уменьшения галлюцинаций, бреда, ажитации и психомоторного возбуждения при шизофрении, органических психозах или мании, а также для профилактики рецидивов шизофрении. Хлорпромазин, введенный в практику в 1952 году, позволил достичь значительного прогресса в лечении шизофрении, открыв дорогу к созданию многих психотропных средств, которые теперь широко применяются.
ФАРМАКОЛОГИЯ
Нейролептики обладают способностью блокировать дофаминовые рецепторы. Этим можно, вероятно, объяснить их терапевтическое действие, причем данное предположение поддерживается тесной связью между выраженностью их антидофаминергического эффекта in vitro и степенью присущего им терапевтического действия. Это также подтверждается тем фактом, что из двух стереоизомеров флупентиксола альфа-изомер, блокирующий рецепторы дофамина, обладает терапевтическим действием, тогда как бетаизомер не блокирует их и не оказывает терапевтического действия (Johnstone et al. 1978). Как альфа-, так и бета-изомеры блокируют норадренергические ихолинергические рецепторы. Указанные антиадренергические и антихолинергические свойства ответственны за многие побочные эффекты этих лекарств, в то время как антидофаминергическое действие на базальные ганглии обусловливает экстрапирамидные побочные эффекты. Лекарства, дающие меньше побочных экстрапирамидных эффектов, обладают антихолинергическим эффектом, т. е. имеют как бы «встроенное» (в их химическую структуру) антипаркинсоническое действие.
ДОСТУПНЫЕ ПРЕПАРАТЫ
Ныне существует большая группа нейролептических препаратов. Некоторые из них (например, хлорпромазин) являются производными фенотиазина. Они различаются строением боковой цепочки, например, и радикалом во втором положении (табл. 17.2). Другие являются производными тиоксантена (тиотиксен, флупентиксол), бутирофенона (галоперидол) (табл. 17.3) или дифенил бутилпиперидина (пимозид). Эти различные препараты в клинике отличаются один от другого в большей степени своими побочными действиями, чем терапевтической активностью. Обзор соотношений между структурой и функциями дан Shepherd et al. (1968).
Фенотиазины разделяются на три группы в зависимости от боковой цепочки, прикрепленной к 10-й позиции R2 (табл. 17.2). Аминоалкиловые соединения, такие как хлорпромазин, наиболее седативны и оказывают умеренное экстрапирамидное побочное действие. Пиперидиновые соединения, в частности тиоридазин, имеют еще меньшее экстрапирамидное действие по сравнению с препаратами первой группы. Производные пиперазина (трифлуоперазин или флуфеназин) наименее седативны и чаще дают выраженный экстрапирамидный эффект. Однако они и наиболее терапевтически активны.
Тиоксантены по структуре подобны фенотиазинам (см. табл. 17.2 и 17.3), отличаясь только наличием атома углерода в противоположность атому азота в 10-й позиции. По свойствам они также сходны с фенотиазинами. Бутирофеноны имеют совершенно иную химическую структуру (см. табл. 17.3). Они обладают выраженным антипсихотическим действием, часто вызывают экстрапирамидный синдром, а их седативный эффект незначителен. Бутилпиперидины, из которых пимозид чаще всего применяется в клинической практике, близки по структуре к бутирофенонам. Их наиболее существенным отличием является больший период полураспада, что позволяет принимать препарат только один раз в день.
Таблица 17.2. Основная структура производных фенотиазина и ее варианты
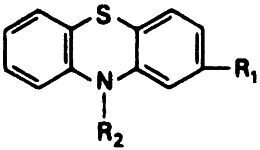
Тип соединения: Аминоалкилы (алифатические производные)
Пример: Хлорпромазин
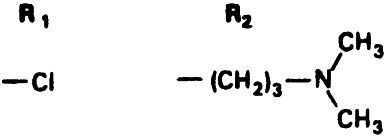
Тип соединения: Пиперидины
Пример: Тиоридазин
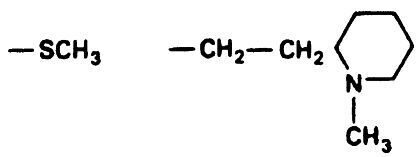
Тип соединения: Пиперазины
Пример: Трифлуоперазин
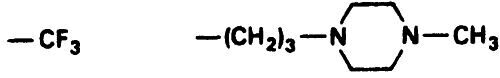
Пример: Флуфеназин
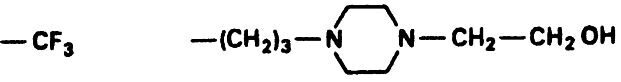
Таблица 17.3. Примеры структуры производных тиоксантена (а) и бутирофенона (б)
а) Флупентиксол
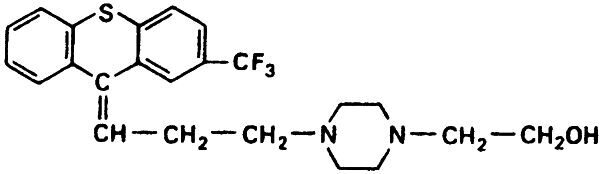
б) Галоперидол
Более подробный перечень имеющихся в настоящее время нейролептиков представлен в табл. 17.4, хотя и он далеко не полон. Отметим, что клиницисту вполне достаточно знать лишь небольшое количество таких лекарств (эту мысль поясним далее).
Таблица 17.4. Перечень нейролептиков
Фенотиазины:
а) с алифатической боковой цепочкой
• Хлорпромазин
• Промазин
б) с пиперидиновой боковой цепочкой
• Тиоридазин
• Мезоридазин
• Перициазин
• Флуспирилен
в) с пиперазиновой боковой цепочкой
• Трифлуоперазин
• Перфеназин
• Флуфеназин
• Прохлорперазин
• Тиопропазат
Тиоксантены
• Тиотиксен
• Флупентиксол
• Клопентиксол
• Хлорпротиксен
Бутирофеноны
• Галоперидол
• Трифлуперидол
• Спироперидол
• Дроперидол
Дифенилбутилпиперидины
• Пенфлуридол
Азепины
• Клозепин
Индолы
• Оксипертин
• Молиндон
Замещенные бензамиды
• Сульпирид
Препараты, истощающие запасы моноаминов
• Резерпин
• Тетрабеназин
Медленно высвобождающиеся депо-препараты употребляют в случаях, когда лекарство назначено для предупреждения рецидивов, однако нет твердой уверенности в том, что пациент будет принимать его регулярно. Эти препараты включают энантат флуфеназина, флуфеназин-деканоат, флупентиксол-деканоат и клопентиксол-деканоат, а также флуспирилен. Все они, кроме последнего, употребляются в масляном растворе. Флуспирилен представляет собой водную суспензию и обладает более коротким, чем другие препараты, сроком действия. Имеются сообщения, что флупентиксол может повышать настроение, но это не доказано.
ВЫБОР ПРЕПАРАТА
Из множества имеющихся препаратов чаще всего применяется хлорпромазин (аминазин), когда требуется более седативное средство; если же седативное действие нежелательно, выбирают трифлуоперазин или галоперидол; если необходимо применение депо-препарата, останавливаются на флуфеназин-деканоате. Промазин или тиоридазин показаны для пожилых пациентов, когда необходимо уменьшить риск развития экстрапирамидных побочных реакций и избежать холинолитического побочного эффекта. Для лечения мании более предпочтителен галоперидол, поскольку он обладает меньшим седативным действием, чем большинство фенотиазинов. Хлорпромазин и галоперидол могут вводиться внутримышечно для получения быстрого эффекта у резко возбужденных больных.
ФАРМАКОКИНЕТИКА
Нейролептики хорошо всасываются, преимущественно в тощей кишке. В основном их метаболизм происходит в печени. Если препарат принимается per os, то часть его подвергается метаболизму на пути через портальную систему в общую систему циркуляции (первая стадия метаболизма). Хлорпромазин на 75 % метаболизируется именно таким образом, у флуфеназина пропорция даже выше; в то же время у галоперидола и пимозида она значительно ниже. Распад хлорпромазина сложен, около 75 метаболитов обнаружено в крови или моче. Два основных метаболита — это 7-оксихлорпромазин, еще обладающий терапевтической активностью, и сульфоксид хлорпромазина, уже не обладающий ею. Комбинации активных и неактивных метаболитов встречаются также и у других нейролептиков. Это затрудняет интерпретацию клинической значимости концентрации лекарственного вещества в плазме, именно поэтому в клинике ее почти не используют. Хлорпромазин индуцирует энзимы печени, усиливающие его собственный метаболизм. Такой метаболизм усиливается также барбитуратами и некоторыми антипаркинсоническими средствами (особенно орфенадрином). Другие лекарства (особенно имипрамин и амитриптилин) затрудняют метаболизм хлорпромазина, конкурируя за соответствующие энзимы.
НЕЖЕЛАТЕЛЬНЫЕ ЭФФЕКТЫ
Нейролептики, столь многочисленные и различные, имеют широкий спектр нежелательных побочных эффектов, которые в основном связаны с их антидофаминергическими, антиадренергическими и антихолинергическими свойствами (табл. 17.5). Подробные сведения о таких эффектах, присущих отдельным препаратам, можно найти в British national formulary или в других подобных справочных изданиях. Здесь приводится информация об основных типах побочных эффектов, иллюстрируемая примерами, относящимися к некоторым наиболее распространенным лекарствам.
Таблица 17.5. Некоторые нежелательные эффекты нейролептиков
Антидофаминергические эффекты
• Острая дистония
• Акатизия
• Паркинсонизм
• Поздняя дискинезия
Адренолитические эффекты
• Постуральная гипотензия
• Задержка эякуляции
Холинолитические эффекты
• Сухость во рту
• Уменьшение потоотделения
• Затрудненное мочеиспускание или задержка мочи
• Запоры
• Нечеткость зрения
• Преципитация глаукомы
Другие эффекты
• Сердечная аритмия
• Увеличение веса тела
• Аменорея
• Галакторея
• Гипотермия
Изменение чувствительности
• См. в тексте
Экстрапирамидные эффекты
Они связаны с антидофаминергическим действием нейролептиков в базальных ганглиях. Как уже отмечалось, терапевтический эффект также связан с антидофаминергическим действием, но преимущественно в других отделах мозга, а не в базальных ганглиях. Поэтому до сих пор не удалось создать нейролептики без побочных экстрапирамидных эффектов.
Экстрапирамидные нарушения можно разделить на четыре группы. Острая дистония развивается быстро после начала лечения, особенно у молодых людей. Чаще всего это наблюдается в случае применения бутирофенонов и фенотиазинов пиперазиновой группы. Наиболее частые проявления — тортиколлиз, выпадение языка, гримасы, опистотонус и странные клинические проявления, которые могут быть приняты за истероидное поведение. Эти явления можно контролировать бипериден-лактатом, осторожно вводимым внутримышечно в количестве 2–5 мг, а в наиболее тяжелых случаях — медленным внутривенным введением. Акатизия — это неприятное ощущение напряжения в теле и постоянное стремление двигаться, из-за чего больной не может оставаться в покое. Это явление обычно наблюдается в первые две недели лечения нейролептиками, но может развиться и через несколько месяцев. Акатизия ненадежно купируется антипаркинсоническими средствами, но в случаях, когда она возникает на ранней стадии лечения, указанные нарушения обычно исчезают при уменьшении дозы применяемых лекарств. Описаны также редкие поздние случаи акатизии, при которых не наблюдается быстрой реакции на уменьшение дозы. Их трудно отличать от поздней дискинезии (Munetz, Cornes 1982).
Обычный побочный эффект — паркинсоновский синдром, проявляющийся как акинезия, амимия, отсутствие содружественных движений при ходьбе; наблюдаются также ригидность, интенционный тремор, а в более тяжелых случаях — специфическое нарушение походки и общая скованность. Этот синдром часто развивается в течение нескольких недель после начала терапии и затем иногда постепенно проходит даже без снижения дозы нейролептика. Симптомы паркинсонизма могут быть сняты применением антипаркинсонических средств. В то же время неправильно назначать антипаркинсонические средства профилактически всем больным, поскольку не все в дальнейшем будут в них нуждаться. Более того, эти лекарства сами по себе могут оказывать нежелательное действие на некоторых больных; например, они иногда вызывают острый органический синдром и, возможно, повышают частоту поздней дискинезии.
Этот последний синдром, поздняя дискинезия, особенно серьезен, поскольку, в отличие от других экстрапирамидных эффектов, не всегда исчезает после прекращения применения лекарств. Он характеризуется жевательными и сосательными движениями, гримасничаньем, хореоатетоидными движениями и возможной акатизией (Barnes, Braude 1985). Более всего поражается лицо, однако также могут быть затронуты конечности и дыхательные мышцы. Иногда этот синдром наблюдается у пациентов, не принимавших нейролептиков. Клинические наблюдения показывают, что чаще всего он встречается у больных, которые принимали нейролептики в течение многих лет. В то же время обзор, выполненный специальной службой Американской психиатрической ассоциации (American Psychiatric Association 1987), приводит к заключению, что ни величина дневной дозы, ни продолжительность лечения не являются главными определяющими факторами. Поздняя дискинезия чаще бывает у женщин, у пожилых людей и у больных с диффузными поражениями мозга (см.: Kane, Smith 1982 — обзор факторов риска и данных о частоте поздней дискинезии). Примерно в половине случаев поздняя дискинезия проходит после прекращения приема лекарств. Частоту синдрома в различных исследованиях определяют по-разному, однако он, очевидно, развивается у 20–40 % больных шизофренией, принимавших нейролептики пролонгированного действия (Marsden, Jenner 1980). Но какова бы ни была его распространенность, уже само существование этого синдрома должно ограничивать длительность лечения и удерживать от назначения больших доз нейролептиков.
Природа этого синдрома неизвестна, но, возможно, это результат сверхчувствительности к дофамину вследствие продолжительной блокады дофаминовых рецепторов. Это объяснение согласуется с тем наблюдением, что обострение поздней дискинезии может быть обусловлено тремя факторами: во-первых (что нередко случается), отменой нейролептиков; во-вторых, действием антихолинергических антипаркинсонических лекарств (предположительно ввиду еще большего нарушения баланса между холинергическими и дофаминергическими системами в базальных ганглиях); в-третьих, употреблением L-ДОФА и апоморфина (у некоторых больных). Но имеются и другие наблюдения, не подтверждающие приведенного объяснения.
Были испробованы многочисленные способы лечения поздней дискинезии, но ни один из них не оказался универсально эффективным. Поэтому важно свести к минимуму вероятность развития этого синдрома, ограничивая длительность лечения нейролептиками и по возможности избегая больших доз препаратов даже для тех больных, которые действительно в них нуждаются. В то же время необходимо внимательное наблюдение за малейшими нарушениями моторики у всех больных, которые долго получали нейролептики. Если дискинезия все же развивается, то нейролептики должны быть отменены (при условии, что психическое состояние больного это позволяет). Хотя дискинезия сразу после отмены лекарства может обостриться, во многих случаях улучшение наступает в течение нескольких месяцев. Если дискинезия не исчезает или же необходимо продолжать антипсихотическую терапию, то с целью устранить или смягчить нарушения моторики следует осторожно испробовать препарат, относящийся к одной из групп, о которых уже сообщалось. Можно также испытать последовательно лекарства из каждой группы. В эти группы входят такие антагонисты рецепторов дофамина, как галоперидол и пимозид, дофамин-истощающие препараты, например тетрабеназин.
Читателю рекомендуется также обратиться к работам МасКау и Sheppard (1979), где дан обзор по вопросам лечения поздней дискинезии, Maisden и Jenner (1980), где приводится дополнительная информация о патофизиологии поздней дискинезии и других экстрапирамидных побочных эффектов нейролептиков, и к Stahl (1986) — для ознакомления с информацией о естественном течении поздней дискинезии.
Адренолитические эффекты
Они включают постуральную гипотонию с рефлекторной тахикардией, заложенность носа и задержку эякуляции. Влияние на кровяное давление обычно обнаруживается после внутримышечного введения, а у пожилых больных — при любом способе введения.
Холинолитические эффекты
Они проявляются в ощущении сухости во рту, затруднении мочеиспускания и задержке мочи, запорах, снижении потоотделения, нечеткости зрения и изредка — в преципитации глаукомы.
Другие эффекты
Иногда сообщается о сердечных аритмиях. Изменения на ЭКГ обычно характеризуются удлинением интервалов QT и сглаженностью T-волн. Описывается снижение настроения, но это трудно определить, поскольку у больных шизофренией бывают депрессивные состояния. Некоторые больные набирают вес во время приема нейролептиков, особенно хлорпромазина. У некоторых женщин развиваются галакторея и аменорея. У пожилых существенным нежелательным эффектом может быть гипотермия. Некоторые фенотиазины, в особенности хлорпромазин, приводят к учащению припадков у эпилептиков. Длительное применение хлорпромазина может вызвать повышенную чувствительность к свету и накопление пигмента в коже, роговице и хрусталике. Тиоридазин в особенно больших дозах (более 800 мг в день) может вызвать дегенерацию сетчатки. Редкими патологическими реакциями могут быть холестатическая желтуха и агранулоцитоз.
Каких-либо тератогенных свойств у этих лекарств не обнаружено, однако их применение на ранних стадиях беременности должно быть очень осторожным.
ЗЛОКАЧЕСТВЕННЫЙ НЕЙРОЛЕПТИЧЕСКИЙ СИНДРОМ
Это весьма серьезное нарушение возникает у очень немногих больных, принимающих нейролептики, особенно сильнодействующие. В большинстве опубликованных случаев этот синдром связан с применением нейролептиков при шизофрении, иногда — при мании, депрессивных нарушениях и органических психических расстройствах. Начало чаще всего, но не всегда, наблюдается в первые 10 дней лечения. Клиническая картина характеризуется быстрым развитием (обычно в 24–72 часа) тяжелых двигательных, психических и вегетативных расстройств. Существенным двигательным нарушением является генерализованная мышечная гипертония. Напряжение мышц шеи и грудной клетки может привести к дисфагии и диспноэ. Психические симптомы проявляются в акинетическом мутизме, ступоре и нарушении сознания. Гиперпирексия развивается на фоне вегетативных нарушений в виде неустойчивого кровяного давления, тахикардии, чрезмерного потоотделения, слюнотечения, недержания мочи. В крови могут повыситься уровни креатинин-фосфокиназы, а также количество лейкоцитов. Возможны такие вторичные явления, как пневмония, тромбоэмболия, сердечно-сосудистый коллапс и почечная недостаточность. Смертность составляет от 15 % (Kellam 1987) до 20 % (Caroff 1980). Этот синдром может длиться одну-две недели после прекращения приема нейролептика per os, а в случае применения пролонгированных препаратов, возможно, в два-три раза дольше. Выживающие больные поправляются без остаточных явлений.
Дифференциальный диагноз должен проводиться между энцефалитом и (в некоторых странах) тепловым ударом. До появления нейролептиков подобные нарушения описывались как кататония, иногда — острая летальная кататония. Причина неизвестна.
Это состояние, очевидно, может развиться при приеме любого нейролептика, но во многих описанных случаях применялись галоперидол или флуфеназин. Причина может быть связана с длительной блокадой дофаминовых рецепторов, но тот факт, что такое состояние встречается весьма редко, необъясним. Лечение симптоматическое: наибольшее значение имеют прекращение приема лекарства, снижение температуры, сохранение баланса жидкости и лечение интеркуррентной инфекции. Никакое лекарственное лечение не дает надежных результатов. Диазепам может употребляться для снижения мышечной ригидности, может также использоваться дантролен — лекарство, применяемое при злокачественной гипертермии. Употреблялись бромокриптин, амантадин и L-ДОФА, но не настолько часто, чтобы можно было сделать определенные выводы об их эффективности. Описаны случаи, когда больным, у которых развился синдром во время приема нейролептика, после разрешения острого эпизода и нормализации состояния был снова назначен тот же препарат, причем повторное его применение не вызвало осложнений (Caroff 1980). Однако если нейролептик вновь назначается, следует начинать со слабодействующего препарата типа тиоридазина, вначале принимаемого в небольшой дозе. (Обзор, посвященный синдрому, см. у Shalev, Munitz (1986) и Kellam (1987).)
ПРОТИВОПОКАЗАНИЯ
Существует мало противопоказаний, и они для разных лекарств различны. До назначения любого из этих лекарств следует обратиться к British national formulary или к соответствующему другому справочному изданию. Противопоказания включают myasthenia gravis, болезнь Аддисона, глаукому, данные о наличии (в настоящее время или в прошлом) угнетения функции костного мозга — все эти заболевания могут обостриться при употреблении нейролептиков. Больным с заболеваниями печени не следует назначать хлорпромазин, а другие препараты должны применяться осторожно. Осторожность необходима также при заболеваниях почек, сердечно-сосудистых нарушениях, паркинсонизме, эпилепсии и тяжелых инфекциях.
ДОЗЫ
Нейролептики должны применяться в подобранных индивидуально для каждого пациента дозах, причем эти дозы периодически следует уточнять или изменять. Для детей используются меньшие дозы, равно как и для пожилых, а также пациентов с повреждениями мозга, эпилепсией или соматическими заболеваниями. Дозировка отдельных лекарств приведена в British national formulary и других соответствующих изданиях или в литературе, издаваемой фирмами — производителями лекарств. Указания об относительных дозах ряда распространенных препаратов, применяемых per os, даны в табл. 17.6. Некоторые практические рекомендации о наиболее широко употребляемых лекарствах приведены также в последующих разделах.
| Таблица 17.6. Приблизительное соотношение доз некоторых нейролептиков[43] | |
|---|---|
| При приеме внутрь: | |
| хлорпромазин | 100 |
| тиоридазин | 100 |
| трифлуоперазин | 5 |
| флуфеназин | 2 |
| галоперидол | 2 |
РЕКОМЕНДАЦИИ К ПРИМЕНЕНИЮ
Употребление нейролептиков в неотложных случаях
Нейролептики применяются для купирования психомоторного возбуждения, агрессивности и других нарушений поведения, возникающих при шизофрении, мании или органических психозах. Если больной резко возбужден или крайне агрессивен, начальная доза должна быть достаточно большой, чтобы такое поведение контролировать. Наиболее приемлем хлорпромазин ввиду его седативного эффекта; кроме того, он дает меньше дистонических реакций, чем такие лекарства, как галоперидол. Принятой для молодого и физически здорового взрослого человека является доза хлорпромазина в 100–200 мг per os; если важен немедленный эффект, то вводят внутримышечно 50–100 мг в зависимости от веса и степени опасности поведения больного. Соответствующая доза галоперидола при внутримышечном введении составляет 10–30 мг. Если назначается большая доза, необходимо внимательно следить за возможным гипотензивным действием, а также могут потребоваться антипаркинсонические средства для предотвращения экстрапирамидных нарушений. Дозы, приведенные ранее, должны быть соответственно уменьшены для детей и подростков, пожилых и физически больных, людей невысокого роста, а также для злоупотребивших алкоголем. Так, для пожилого больного в состоянии резкого возбуждения достаточно 25 мг хлорпромазина per os. Перед назначением дозы препарата целесообразно обратиться к British national formulary или инструкциям производителей лекарства.
При ведении больного в остром состоянии есть несколько практических моментов, о которых следует упомянуть. Хотя на ранних стадиях заболевания нелегко различать манию и шизофрению как причину нарушенного поведения, необходимо попытаться отличить их от органического поражения мозга или от вспышки агрессии у патологической личности. Среди органических поражений важно помнить о постприпадочном состоянии у эпилептика, последствиях травмы черепа, транзиторной глобальной амнезии и гипогликемии. Люди с патологией личности в результате стресса могут вести себя в высшей степени ненормально, особенно если одновременно употребляют алкоголь или наркотики. Если возбуждение имеет органическую причину, необходимо лечить его симптоматически. При этом любые лекарства следует назначать осторожно и по возможности принимать меры для лечения первичного расстройства. Если пациент употребил алкоголь, не следует забывать о возможном его потенцирующем действии на седативные эффекты нейролептиков. Нейролептики, которые могут провоцировать припадки (например, хлорпромазин), нельзя назначать больным в постприпадочном состоянии.
Для постановки диагноза должен быть собран подробный анамнез с помощью информаторов и самого пациента. Не следует оставаться наедине с пациентом, уже проявившим агрессию, хотя бы до того, как будет установлен диагноз. Тот, кто беседует с больным, должен сделать все возможное, чтобы его успокоить. Если он уже не опасен, можно отменить физическое ограничение и отпустить санитаров. Если лечение медикаментами необходимо, а больной от него отказывается, то прежде чем начать лечение, следует получить разрешение на применение принудительных мер согласно соответствующей части Закона о психическом здоровье. Если такое законное разрешение получено, требуется успокаивающая инъекция, причем врач должен пригласить достаточное количество помощников, чтобы эффективно противодействовать сопротивлению больного. Они должны действовать умело и решительно, чтобы обезопасить больного; полумеры могут сделать его еще более агрессивным. Когда пациент станет более спокойным, необходимо измерить кровяное давление и систематически делать это в дальнейшем, особенно если, нейролептическое средство вводится внутримышечно. (См. также.)
Лечение острого эпизода
Когда все необходимые неотложные меры приняты (а в менее острых случаях — с самого начала), проводится лечение более умеренными дозами одного из наименее седативных нейролептиков. Может быть назначен трифлуоперазин в дозе 15–30 мг в день, разделенной на несколько приемов, или галоперидол, по 10–15 мг в день, также в несколько приемов. Последнее лекарство часто назначается маниакальным больным из-за менее выраженных седативных побочных явлений. На ранних стадиях лечения дозы и время приема должны при необходимости корректироваться ежедневно до тех пор, пока наиболее острые симптомы не будут взяты под контроль. В дальнейшем обычно предпочтителен двукратный прием лекарства в течение дня. Серьезное внимание должно быть обращено на возможные острые дистонические реакции на начальном этапе лечения, особенно при применении больших доз, а в ходе дальнейшего лечения — также на паркинсонические побочные явления: если они возникают, следует назначить корректоры (см. следующий раздел). Для пожилых и соматически больных важно следить за температурой и кровяным давлением для выявления возможной гипотермии или постуральной гипотензии.
Если проявления заболевания не поддаются лечению в течение семи-десяти дней, необходимо прогрессивно увеличивать дозу до тех пор, пока либо не проявится терапевтический эффект, либо не возникнут опасные побочные явления. В последнем случае приходится заменять одно лекарство другим, с иным набором побочных реакций (например, если хлорпромазин вызвал серьезную постуральную гипотензию, то его заменяют галоперидолом). Нежелательные побочные явления представляют собой единственное основание для замены одного нейролептика другим. Если полная доза одного препарата не дает терапевтического эффекта, вероятность того, что другой препарат будет эффективнее, весьма мала.
Лечение после острого эпизода
Эпизоды мании или острого органического психического расстройства обычно проходят в течение недель. С другой стороны, больные шизофренией часто нуждаются в лечении на протяжении многих месяцев или лет. Такая поддерживающая терапия может быть продолжением, но в меньших дозах, того перорального лечения, которое проводилось в остром периоде. В то же время больные шизофренией часто не принимают своих лекарств регулярно, ввиду чего употребляются препараты с постепенным высвобождением из депо. Они назначаются в виде внутримышечных инъекций. В начале лечения применяют пробную дозу, чтобы выяснить, вероятны ли серьезные побочные реакции при употреблении полной дозы; для флуфеназин-деканоата пробная доза составляет 12,5 мг. Поддерживающая доза затем определяется методом проб и ошибок. Обычно это доза 25–50 мг каждые 2–4 недели, причем желательно начинать с дозы в 25 мг каждые три недели. Важно определить наименьшую дозу, которая контролировала бы симптомы. Поскольку со временем она может снижаться, следует регулярно сопоставлять ее действие на симптоматику и побочные реакции. Нет необходимости постоянно давать антипаркинсонические препараты; если же они нужны, то лишь на несколько дней после инъекции депо-препарата (когда концентрация его в плазме крови наиболее высока).
Другим инъекционным препаратом замедленного действия является флупентиксол-деканоат. Сообщалось, что он в меньшей степени вызывает снижение настроения, чем флуфеназин, но эти сообщения не были подтверждены.
Информативный обзор, посвященный проведению долгосрочного антипсихотического лечения в психиатрии, предложен Shepherd и Watt (1977).













