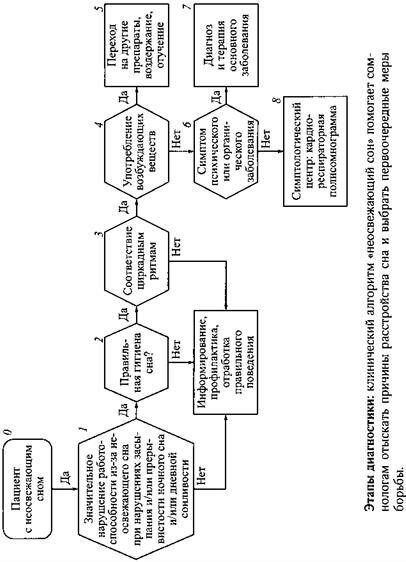
Часть II Без сна нельзя обойтись
Глава 6 Если сон нарушен
88 видов бессонницы
Современный человек страдает от недосыпания, в том числе и в Германии. В 2002 г. в стране 570 ООО человек принимало прописанные врачами снотворные и успокоительные средства на общую сумму 104 млн евро. Среди лекарств, продаваемых без рецепта, наибольшей популярностью пользуется именно эта разновидность медикаментов. Экономический ущерб, наносимый в год нелеченными расстройствами сна, медики оценивают в 10 млрд евро.
В 2000 г. опрос 20 000 пациентов 539 немецких врачей-терапевтов выявил тревожные цифры: семеро из десяти опрошенных жаловались на нарушения сна, четверо из десяти указали, что страдают от них регулярно. Каждый шестой жаловался на частые приступы сонливости среди дня, восемь процентов отметило, что нередко засыпает днем против своей воли. Опросы меньшего масштаба, проводившиеся в разных слоях населения, давали не лучшие результаты: примерно четверть населения Западной Германии постоянно или периодически не может уснуть или надолго просыпается среди ночи, выяснили в 1990-е гг. врачи из Геттингена. При этом Германия в международном сравнении находится где-то посередине: от 15 до 35% населения развитых западных стран страдает от бессонницы.
Но что, собственно, означает «плохой сон»? В каком случае мы говорим о расстройствах сна? Ответить на этот вопрос чрезвычайно трудно. Многие люди совершенно напрасно воображают, что страдают бессонницей — например, потому что просыпаются несколько раз за ночь или потому, что время в постели перед засыпанием кажется им долгим. На самом деле сон у них очень глубокий и не слишком короткий и поэтому выполняет свою основную функцию: дает ощущение отдыха.
Некоторые, наоборот, спят много и подолгу и даже не догадываются, что с их сном что-то не в порядке. Тем не менее по утрам они регулярно встают невыспавшимися, усталыми и вялыми, а потом им целый день хочется спать. Это наводит на мысль, что человек, сам того не зная, страдает от какой-то болезни, которая не дает ему уснуть по-настоящему глубоко или постоянно на краткие мгновения будит. Поэтому сон не приносит отдыха. Это вызывает болезненно повышенную потребность в сне, называемую гиперсомнией.
Гораздо легче, чем расстройство сна, определить его противоположность: кто утром просыпается отдохнувшим, оптимистически настроенным и энергичным, в течение дня и не вспоминает о сне, а вечером в нужное время чувствует усталость и быстро засыпает — у того со сном все в порядке. Но бывают ли вообще такие люди? Конечно! Дети обычно спят именно так. Да и многие взрослые. Но те, кто хорошо спит, как правило, не знают, почему им каждую ночь удается этот фокус. Для них само собой разумеется, что сон приносит бодрость. В большинстве своем они и не задумываются, как им повезло. А главное, они даже не догадываются, сколько людей им завидуют.
Дело в том, что у плохого сна бесчисленное множество возможных причин. Медики выделяют 88 различных болезней, нарушающих сон. В это число входит все мыслимое и немыслимое: сомнамбулизм, боли в спине, спазмы икроножных мышц, болезненные месячные, астма, скрипение зубами, нарушения сна, вызванные окружающей средой, например неподходящей температурой или шумом, синдром беспокойных ног, звон в ушах, кошмары, побочное действие различных лекарств, гормональные нарушения, изжога, сильный храп с частой остановкой дыхания — так называемое апноэ, нарколепсия — внезапные припадки сна, приступы беспричинной паники, тяжелые ночные раздумья, необъяснимая внутренняя тревога, галлюцинации, депрессия, нарушения биоритмов и многое другое.
Затрудненный диагноз
Врачи затратили бы много сил, если бы вздумали разрабатывать отдельную систему диагностики для каждого из 88 нарушений сна. Поэтому они договорились считать мерой здорового сна качество сна у данного пациента. В конечном счете, им нужно знать, выполняет ли сон свою важнейшую задачу: дает ли нам оптимальный заряд бодрости на день. Если он с этим не справляется, не приносит человеку освежения и отдыха, причем регулярно — приходится улучшать его с помощью медицины.
По каким признакам можно определить у себя серьезное, возможно, требующее медицинского вмешательства расстройство сна? Основное правило таково: если, во-первых, на протяжении как минимум четырех недель почти каждую ночь наблюдаются проблемы с засыпанием или частые пробуждения, во-вторых, наутро человек чувствует себя невыспавшимся и, в-третьих, днем чувствует приступы сонливости или необъяснимого упадка работоспособности — нужно идти к врачу. При этом должны быть в наличие одновременно хотя бы два из названных факторов. Плохой сон сам по себе — еще не расстройство сна.
Обычно больные приходят к терапевту и жалуются на все что угодно — только не на проблемы со сном. У них часто, особенно по утрам, болит голова, кровяное давление повышено и практически не снижается от лекарств, они без видимой причины давно уже чувствуют вялость, рассеянность, упадок творческих сил, дурное настроение, раздражительность, переутомление или тоску; у них нет настроения заниматься сексом, а иногда и настоящая импотенция.
Врачи-сомнологи уже давно предупреждают своих коллег-терапевтов: если пациент перечисляет сразу несколько неспецифических жалоб, таких как снижение работоспособности, постоянное утомление или снижение иммунитета, «терапевт должен, среди прочего, подумать о возможном расстройстве сна», говорит Гёран Хаяк из Центра медицинской сомнологии в Регенсбурге. Врач обязан немедленно задать следующие вопросы: «Вы часто днем ощущаете сонливость? Бывает ли, что вы невольно засыпаете среди дня?».
Если пациент отвечает на эти вопросы положительно, нужно принимать меры. Не пугайтесь: при многих нетяжелых расстройствах сна врачу достаточно дать несколько советов по лучшей организации ночного покоя и указать на недосыпание как подлинную причину предъявленных жалоб. Бывает, что врач должен всего лишь объяснить, что пациент недооценивает необходимое ему время сна, что нельзя работать допоздна или что лучше впредь выключать телевизор на час раньше. Если проблемы вызваны окружающей средой, нужно постараться устранить их источник — будь то слишком горячая батарея, плохая звукоизоляция окон или храп супруга.
Специалисты не устают повторять: чем лучше пациенты информированы о смысле, протекании и необходимости сна, тем меньше у них проблем с бессонницей. «Кто знает о сне все, что нужно, спит спокойнее, а значит, лучше», — пишет врач-сомнолог из Регенсбурга Юрген Цулли.
Хороший пример — обычные фазы пробуждения, которые с возрастом становятся длиннее, поскольку сон в целом делается более поверхностным. Если их продолжительность превышает три минуты, мы способны вспомнить о них наутро. Если человек начинает тревожиться по этому поводу и подозревать у себя расстройство сна, у него убыстряется кровообращение и выделяются гормоны стресса. И то, и другое способно вызвать удлинение ночных пробуждений. В результате на следующий день человек тревожится еще сильнее, хуже засыпает и попадает в спираль нарастающего ожидания, которая в конце концов может привести к настоящему расстройству сна. Своевременные разъяснения врача не допустят такой эскалации.
Многие другие проблемы со сном связаны с преходящими проблемами, например скорбью по умершим, стрессом во время экзаменов, неурядицами в семье... В этом случае сон обычно улучшается, если врач укажет на существующую здесь связь или посоветует активно бороться с проблемой или прибегнуть к профессиональной психотерапевтической помощи. Лучше всего не откладывать обращение к врачу, иначе расстройство сна может укорениться и приобрести хронический характер.
Иногда нарушение сна — лишь симптом какой-то другой телесной или душевной болезни, например хронических болей при ревматизме или фибромиалгии, или дисфункции щитовидной железы, что вызывает ночные нарушения гормонального баланса, а также алкоголизма или депрессии. В этих случаях лечить надо основную причину, по возможности у врача-специалиста. В частности, ученые обнаружили, что поразительно большое число людей с синдромом хронической усталости, то есть жалобами на постоянную усталость без видимой причины, оказывались при ближайшем рассмотрении больны депрессией.
В целом врач-терапевт, хорошо разбирающийся в проблемах сна, лишь в редких случаях выписывает направление к врачу-сомнологу. Сомнологи — врачи со специализацией по медицине сна, обычно имеющие к тому же специальное медицинское образование в одной из важных для сомнологии областей. Это могут быть терапевты, пульмонологи, невропатологи, психиатры, педиатры или ЛОР-врачи, как правило, работающие в лаборатории сна. Когда и при каких обстоятельствах необходимо их вмешательство, разъясняется, в частности, в «Руководстве по неосвежающему сну», изданному Немецким обществом научной и медицинской сомнологии.
В нем сообщается, что людей с хроническим ощущением недосыпа пугающе много: «В целом по Германии насчитывается около 8 млн человек с типичной для неосвежающего сна клинической картиной». Если сосредоточиться исключительно на феномене бессонницы, то женщины страдают ею значительно чаще, чем мужчины; наиболее уязвимый возраст — 50-70 лет.
В целях постановки диагноза пациенты заполняют одну или несколько анкет, где их спрашивают о самых разных симптомах и возможных причинах переутомления. Затем сомнолог проводит с ними подробную беседу, где досконально выясняет наиболее важные моменты. Кроме того, с помощью несложных тестов врач выясняет, насколько велика дневная сонливость пациента.
Например, при тесте на латентный сон пациентов в течение дня с регулярными промежутками приглашают прилечь в лаборатории сна. Там им дается 20 мин, чтобы заснуть. Чем быстрее им это удается, тем более серьезное расстройство сна можно у них подозревать. Кто засыпает в течение 5 мин, страдает тяжелой гиперсомнией. Кому требуется более 15 мин, тот просто сонный. Кто вовсе не засыпает за отведенное время, вообще не страдает в данный момент дневной сонливостью. Многие сомнологи замеряют также способность к поддержанию бодрствования, проводят Maintenance of Wakefulness Test (MWT). Пациенты должны 40 мин просидеть в удобном кресле без всяких развлечений и постараться не уснуть
В зависимости от того, какое именно расстройство сна подозревают врачи, пациентам приходится провести одну или две ночи в лаборатории сна для снятия полисомнограммы; происходит это примерно так же, как было со мной в Базеле. После этого должно стать окончательно ясно, о каком именно расстройстве сна идет речь и каково оптимальное лечение. У врачей есть ответ почти на все трудности со сном: если речь идет о психологических проблемах, обычно помогают упражнения на расслабление, твердые правила для сна или прохождение курса в так называемой «школе сна». В редких случаях на короткий период назначается снотворное. Заболевания, являющиеся в строгом смысле нарушениями сна, например нарколепсия или апноэ сна, лечатся специальными методами и препаратами.
Тревога и бессонница: борьба с беспокойством
У многих людей под подушкой прячется чертенок. Стоит им устроиться поудобнее и прикрыть глаза, он начинает свою дьявольскую работу. Мысли этих несчастных, как только они легли в постель, неотвратимо устремляются к проблеме предыдущих ночей. Так они попадают в заколдованный адскими силами круг, который вот уже месяц не дает им нормально выспаться. На диване в гостиной или в номере отеля такие люди, как правило, мгновенно засыпают крепким сном. Зато там, где им, казалось бы, должно быть удобнее всего, уснуть практически не удается. Собственная постель, самое знакомое и привычное место отдыха, превращается в пыточную скамью.
Каждый вечер в одно и то же время эти люди вспоминают о мучительно долгих минутах перед спасительным погружением в сон и о том, как эти минуты складывались в невыносимые часы. Перед их внутренним взором проходят страшные пробуждения среди ночи, когда каждые пятнадцать минут взглядываешь на часы на ночном столике и в ужасе видишь, как приближается утро — а сна все нет. Они знают по опыту, что наступающий затем день не несет с собой ничего хорошего. Он будет таким же, как предыдущий, пойдет своим замедленным, расплывающимся, спотыкающимся и безрадостным ходом. Человека, всю ночь не смыкавшего глаз, ждет наутро лишь бесконечный стресс.
Заколдованный круг набирает обороты. Мысли становятся все тревожнее и беспорядочно мечутся в голове. Паника нарастает. Возникает водоворот, в чьей воронке исчезает вся радость жизни. На ее место поднимается из глубин страшный, раздутый во много раз призрак неприятностей: проблемы с начальником, несданный экзамен, сердечный приступ у отца, ссора с соседями.
Сердце учащенно колотится, давление повышается, кровь переполняют гормоны стресса. О сне нечего и думать. И в то же время члены сковывает свинцовая отвратительная усталость, от которой делается еще хуже, потому что она напоминает о главной проблеме. «Сейчас нужно спать, — нашептывает она. — Если ты сейчас не уснешь, остаток ночи пропал и следующий день тоже! Да сделай же что-нибудь!»
Кому знакомы эти проблемы, тот, скорее всего, страдает приобретенной бессонницей. В этом случае люди плохо спят потому, что боятся не уснуть. Проблема возникла в какой-то период временного стресса, который давно уже прошел и забыт. Тогда человек несколько дней или недель плохо спал — и попал в заколдованный круг бессонницы. Здесь важно действовать быстро, пока бессонница не перешла в хроническую форму. Тогда она уже не пройдет, даже если исчезнет страх перед ней. Это будет означать, что физиологическая система управления сном разучилась быстро засыпать и спать без перерыва продолжительное время.
К счастью, настоящая бессонница встречается редко: по оценке специалистов, в Германии лишь каждый 25-й нуждается в медицинской помощи по этому поводу. У трех четвертей из них болезнь перешла в хроническую стадию и продолжается больше года. Не всегда причиной является описанный выше заколдованный круг. «Бессонница — не болезнь, а симптом», — говорит пионер сомнологии Демент. Разнообразнейшие психические заболевания, работа по ночам, болезни, небрежное обращение с природными биоритмами или врожденная гиперфункция центров возбуждения в мозге — все это может в конце концов привести к устойчивой бессоннице.
Очень важна связь между бессонницей и болезненной меланхолией, пишут американские неврологи Марк Маховальд и Карлос Шенк: «Депрессия может вызывать бессонницу, а бессонница — депрессию». Неудивительно, что расстройства сна — одно из наиболее частых сопутствующих депрессии явлений и в то же время один из первых тревожных сигналов ее приближения.
Сомнологи и психиатры пока не знают, чем обусловлена тесная связь этих двух заболеваний. С 1960-х годов известно, что у шести из десяти пациентов депрессию можно мгновенно исцелить одной бессонной ночью. Правда, симптомы исчезают лишь ненадолго. Нередко они возвращаются уже на следующую ночь. Но почему лишение сна вообще действует? Судя по всему, депрессия часто связана с нарушением регуляции сна. По одной теории, сбитые, плохо синхронизованные ритмы сна и бодрствования, по другой — слишком медленно нарастающая гомеостатическая потребность в сне порождают хроническое недосыпание и плохое качество сна, что и ведет в конечном счете к депрессии. Лишение сна помогает в обоих случаях: оно синхронизирует ритмы и повышает потребность в сне.
Синдром эмоционального истощения специалисты тоже относят к расстройствам сна. В отличие от депрессий, причина, как правило, очевидна: эти люди на протяжении долгого времени слишком много работали или еще каким-то образом перенапрягли свои силы. В результате они неделями и месяцами плохо или слишком мало спали. В один прекрасный день хроническое недосыпание дает о себе знать упадком сил и энергии.
Релаксация — ключ к засыпанию
Средства борьбы одинаковы почти при всех видах бессонницы. Советы сомнологов могут помочь и тем, кто лишь изредка мучается от невозможности уснуть. Израильский врач Перетц Лави глубоко убежден, что практически во всех случаях как хронической, так и периодической бессонницы самое важное — расслабиться и вернуть положительное отношение к сну: «Укрощение тревожных мыслей — вот ключ к засыпанию».
За последние годы медицинская сомнология нашла несколько научно обоснованных выходов из сетей бессонницы — их можно даже сочетать между собой. Речь идет о средствах когнитивно-поведенческой терапии, с помощью которых врачи борются также с синдромом хронической усталости. Особенно важны здесь приемы релаксации, гигиена сна, упорядоченность ритмов сна и бодрствования, психологический тренинг и специальные интеллектуальные методы борьбы с тревожными мыслями по ночам.
Что касается приемов релаксации, здесь себя особенно хорошо зарекомендовала мышечная релаксация по Джекобсону, поскольку пациенты могут обучиться ей самостоятельно и применять без посторонней помощи. Для этого нужно выделить пятнадцать минут перед укладыванием и выбрать какой-нибудь приятный девиз, например, «я совершенно спокоен» или «я себя отлично чувствую». Затем человек ложится, закрывает глаза, делает вдох и напрягает мышцы определенной части тела, например правой кисти, затем левой, правого плеча, затем левого, затем лба (наморщить), бровей, щек, нижней челюсти, грудной клетки (выпятить грудь — втянуть), пяток и, наконец, икр. Каждый раз напряжение нужно выдержать пять секунд, потом спокойно выдохнуть и постепенно расслабить мышцы, а затем полминуты ничего не делать до перехода к следующей части тела.
Помогают и другие методы релаксации: йога, тай-чи, аутогенные тренировки и дыхательная терапия. В конечном счете, подойдет все, что понижает уровень адреналина и кортизола в крови: спокойная музыка, не слишком горячая ванна, медитация, мечты о сказочном путешествии, хорошая книга, подбор одежды на завтрашний день и многое другое. К этой категории относится, собственно, и знаменитое пересчитывание овец, причем лучше поставить немного более сложную задачу, чем простой последовательный счет, чтобы она заставляла хоть немного сосредоточиться. Поэтому рекомендуется представить себе определенное количество голов в стаде и, например, постоянно прибавлять к нему семь овец или вычитать их.
Когда мы расслабляемся, наш мозг порождает преимущественно альфа-волны. Они типичны для состояний транса при медитации, грезах наяву, гипнозе и являются логическим предварением сна. Многим людям это состояние чрезвычайно нравится, поэтому с конца 1960-х годов возникла настоящая индустрия альфа-волн. Один за другим изобретались аппараты, якобы погружающие мозг в соответствующее состояние. Некоторые из них были основаны на акустической стимуляции, когда нужно в воображении привести в унисон два звука, каждый из которых раздается лишь в одном ухе, причем с некоторым временным отступлением. При этом якобы возникают пульсации, у которых часть колебательного спектра находится в области неразличимых слухом альфа-волн, что и вызывает состояние расслабления.
Другие аппараты используют механизмы биологической обратной связи: их действие основано том, что мы начинаем бессознательно управлять мозговыми токами, если нам с помощью основанных на ЭЭГ сигналов показывают, что именно с ними в данный момент происходит. Скажем, аппарат мигает всякий раз, когда на ЭЭГ появляются альфа- волны. Это приучает нас целенаправленно вызывать этот сигнал.
Оба метода могут, наверное, способствовать медитации, а биологическая обратная связь и самогипноз иногда с большим успехом лечат расстройства засыпания. Но факт, что альфа-волны способствуют приятным ощущениям или быстрейшему засыпанию, весьма сомнителен. Регулярные колебания нервных клеток возникают потому, что мы расслаблены и спокойны, а не наоборот.
Тренировка и гигиена: пути выхода из бессонницы
По общему мнению специалистов, гораздо важнее технических игрушек, будь они связаны с альфа-волнами или нет, являются вышеназванные меры по гигиене сна, его ограничению и контролю стимулов, а также синхронизация и усиление внутренних ритмов. За этими малопонятными профессиональными выражениями скрываются совершенно конкретные и по большей части легко исполнимые правила, «очищающие» нас от будоражащих воздействий и приводящие в физическую и психическую готовность к нормальному сну. На самом деле их стоит усвоить каждому человеку, желающему улучшить качество сна.
Многие из правил звучат совершенно банально и даже занудно, но строгое соблюдение всей их совокупности способно излечить даже серьезные расстройства сна. Вот самые важные советы:
1. Ограничьте время пребывания в постели. Вы должны постараться точнее чувствовать меру своей сонливости. Ложитесь в постель только тогда, когда действительно хотите спать, и вставайте утром, как только почувствуете, что выспались. Эти действия специалисты называют контролем над стимулами. Они помогают вернуть власть над собственной потребностью в сне. Кроме того, полезно проводить в постели немного меньше времени, чем обычно. Это повышает потребность в сне вечером и позволяет быстрее заснуть. Лучше всего обратиться за помощью в этом «ограничении сна» к врачу-сомнологу. Он измерит, сколько времени из проводимого в постели вы действительно спите. Затем вам придется проводить в постели не больше, чем это отмеренное время. При длительном соблюдении эти ограничения приведут к тому, что вы действительно будете спать все время, что проводите в постели.
2. Используйте кровать только для сна. Выставьте телевизор из спальни. Перестаньте есть в кровати. Единственное, чем позволительно там заниматься, кроме сна — это секс. Очень важно, чтобы кровать снова стала для вас удобным, уютным гнездышком, служащим прежде всего для засыпания и сна — и не ассоциировалась больше с мучительными ночными бдениями и прочими лишающими сна вещами. Если вы проснулись среди ночи и не можете уснуть, вставайте, самое позднее, через полчаса и найдите какое-нибудь спокойное занятие, вроде чтения или забот по хозяйству. Возвращайтесь в кровать не раньше, чем почувствуете, что действительно хотите спать. Но постарайтесь не засыпать нигде, кроме своей кровати.
3. Соблюдайте постоянные часы сна. Вставайте и ложитесь в одно и то же время, в том числе по выходным. Соблюдение режима питания и занятия спортом в одни и те же часы также способствуют синхронизации внутренних ритмов, их стабилизации и усилению, что весьма положительно сказывается на качестве сна.
4. Уберите из спальни часы. Переверните будильник циферблатом к стенке или удалите его с глаз как-нибудь еще. Полезно все, что помогает избежать ночного взгляда на часы и вызываемого им ощущения подгоняющего времени.
5. Спите в основном по ночам. Избегайте дневного сна, а если это для вас затруднительно, ограничьте его продолжительность 1 ч. После 15 ч спать не следует ни в коем случае.
6. Проводите день активнее. Постарайтесь регулярно, лучше всего, ежедневно, заниматься спортом и вообще больше двигаться — по возможности, на свежем воздухе. От этого к вечеру вы почувствуете усталость. Однако при этом важно не перенапрягаться в последние часы перед сном. При необходимости ваш терапевт поможет вам разработать подходящую спортивную программу. По вечерам, особенно непосредственно перед сном, запрещается всякая напряженная, активизирующая кровообращение, требующая особой сосредоточенности деятельность, в том числе очень горячие и очень холодные ванны, мытье полов, спорт и работа за компьютером.
7. Не пользуйтесь возбуждающими средствами. Как минимум за 3-4 ч до сна не пейте кофе, чай, кока-колу и не принимайте кофеиносодержащие и иные возбуждающие медикаменты. Днем кофеин также следует потреблять в умеренных количествах, иначе ночью начинается синдром отмены. Подобное же действие оказывают сигареты, поэтому от курения лучше всего вообще отказаться. Если вы из-за хронической болезни постоянно принимаете прописанные врачом медикаменты, обсудите с врачом, не вызывают ли они нарушений сна.
8. Никакого алкоголя! За 4-6 ч до сна не следует употреблять спиртных напитков. Алкоголь — наркотик, и вызывает ночью синдром отмены, который мешает продолжительному сну. Пресловутая «рюмочка перед сном» помогает расслабиться и тем самым облегчает засыпание. Но уже через короткое время такой сон может прерваться, и заснуть обратно будет значительно труднее. Алкоголики очень часто страдают хронической бессонницей.
9. Не наедайтесь на ночь! Слишком плотный ужин способен надолго лишить сна. Трудно перевариваемой пищи стоит избегать и в течение дня. Зато традиционное теплое молоко с медом — идеальная еда перед сном. Как все молочные продукты, оно содержит триптофан, способствующий засыпанию.
10. Ю.Устраивайтесь поудобнее. Позаботьтесь об уютной обстановке в спальне, хорошем матрасе, оптимальной температуре в комнате (18 ± 2 °С). Спать и в слишком жарком, и в слишком холодном помещении вредно. Хорошо проветривайте спальню и плотно завесьте окна от света. Для ночного отдыха выберете ту комнату своего жилища, которая лучше всего защищена от шума и внешних источников света. Перед засыпанием включите легкую музыку, если вы ее любите. А если вокруг шумно, пользуйтесь ушными затычками.
11. Если все эти меры не помогают, не бойтесь спросить совета у сомнолога или психолога. От тревожных ночных мыслей, например, специалисты разработали множество методов, позволяющих вырваться из заколдованного круга. Один из таких методов — парадоксальная интервенция: пациентов просят, например, бороться со сном и бодрствовать, сколько у них хватит сил. Это отвлекает и уменьшает страх перед проблемами засыпания. На тренингах воображения пациенты учатся представлять себе определенные предметы, помогающие заснуть.
Снотворные средства и снадобья
И еще одна рекомендация, очень важная для людей с серьезными нарушениями сна: ни в коем случае не принимайте без назначения врача никаких снотворных или успокоительных средств, даже якобы безвредных и продающихся без рецепта. Без контроля со стороны опытного врача и профессионально составленного плана приема вам грозят побочные действия и привыкание организма к лекарственным веществам. К тому же, эти средства пугающе часто приводят к прямо противоположному эффекту: они усиливают расстройства сна и превращают временные проблемы в хроническую бессонницу — в худшем случае еще и в сочетании с психологической медикаментозной зависимостью.
Главный недостаток всех сильных снотворных и успокоительных средств в том, что мозг рано или поздно к ним привыкает. Нервные клетки центров возбуждения начинают, например, вырабатывать больше рецепторов для возбуждающих сигнальных веществ или становятся менее восприимчивыми к тормозящему веществу ГАМК, действие которого большинство снотворных усиливают или имитируют. В результате медикаменты могут вызывать торможение в промежуточном мозге только в более высокой дозировке — а это первый шаг к зависимости. С этого момента быстрая отмена препарата становится проблематичной. В силу физиологических изменений, произведенных снотворным в нервных клетках, система регуляции сна становится при отсутствии лекарства более возбудимой, чем до лечения. Возникает синдром отмены. Пациенты страдают от повышенной тревожности и очень плохого сна.
Другое дело, если медикаментозную терапию назначил сомнолог. Специалисты точно знают, как долго и в какой дозировке можно безопасно принимать то или иное снотворное или успокоительное. «Современные снотворные хорошо исследованы и надежно действуют при нарушениях сна. Их нежелательные побочные действия достаточно изучены и при правильном применении, как правило, несущественны», — пишет швейцарский сомнолог Александр Борбели. «Доза должна быть достаточно высокой для эффективного действия, но при этом минимальной из возможных, а время приема — коротким».
Врачи должны прописывать снотворное вначале не более чем на одну-две недели, а затем проверять, есть ли необходимость в продолжении терапии, рекомендует Борбели. При таком применении лекарства могут помочь пациенту вырваться из заколдованного круга тревожных мыслей и прогнать опасения перед следующей бессонной ночью. Это, в свою очередь, снижает уровень страха и тем самым помогает преодолеть одну из главных причин бессонницы. Вполне возможно, что короткий период приема снотворного поможет раз и навсегда избавиться от проблем со сном.
Наряду с таблетками врачи при хронической бессоннице всегда применяют поведенческую терапию. Многочисленные исследования доказали, что релаксация, гигиена сна и соблюдение его режима эффективнее, чем лекарства. В 2006 г. норвежские врачи сравнили действие лекарств, плацебо и поведенческой терапии на пожилых людей, страдающих нарушениями сна. Поведенческая терапия вышла из соревнования несомненным победителем: пациенты из этой группы еще спустя полгода после начала терапии реже просыпались ночью и спали заметно лучше, чем другие.
Поскольку снотворные снижают возбудимость мозга, человек с их помощью, как правило, без проблем засыпает и спит, в зависимости от дозы и эффективности лекарства, более или менее долго и крепко. Тем не менее сон под действием лекарств приносит меньше бодрости. Пожилым людям надо быть особенно осторожными, если они ночью, несмотря на принятое снотворное, все же просыпаются и встают. При этом у них часто нарушается чувство равновесия и они легко могут упасть.
Кроме того, у пожилых людей часто встречаются так называемые парадоксальные реакции: снотворное вызывает у пациента повышенную тревогу, сон становится еще хуже обычного. В таком случае прием препарата нужно немедленно прекратить. Осторожность в приеме снотворных и успокоительных нужно соблюдать также страдающим от храпа и частых остановок дыхания во сне. Эти лекарства усиливают данную проблему не меньше, чем алкоголь и никотин. Поэтому они спят со снотворным намного менее крепко и чаще незаметно для себя ненадолго просыпаются. На следующий день они чувствуют себя совершенно невыспавшимися.
Кроме того, вещества длительного действия, помогающие от прерывистого ночного сна и слишком раннего пробуждения, могут вызывать сонливость и понижать работоспособность еще и на следующий день, поскольку организм выводит их слишком медленно. Поэтому, если бессонница выражается только в проблемах с вечерним засыпанием, врачи назначают, как правило, лекарства очень короткого действия, которые к утру уже полностью исчезают из кровотока.
Чаще всего в качестве снотворных и успокоительных по-прежнему прописываются бензодиазепины (45% рынка), существующие уже несколько десятилетий: лорметазепам, флюразепам или триазолам. К этой же группе относится популярный валиум (известный в России как диазепам, седуксен или реланиум).
В последние годы появилась альтернатива, которая, по мнению большинства специалистов, имеет меньше побочных эффектов и не так быстро вызывает привыкание. Эти вещества связываются с теми же рецепторами, что бензодиазепины, но имеют другое химическое строение. На профессиональном языке они называются циклопирролоны и имидазопиридины. Благодаря своим преимуществам они широко распространяются и захватили уже 34% рынка.
Сомнологи называют их 3-препаратами, потому что их названия почти всегда начинаются с буквы «з» — зопиклон, золпидем, залеплон... Отличаются они в основном продолжительностью действия. К этой же группе относится эсзопиклон, хоть он и начинается с «э». На сегодняшний день это единственное из выписываемых врачами в Германии снотворных, которое в рамках научно обоснованного, контролируемого плацебо испытания однозначно показало, что его прием на протяжении 3-4 недель эффективен и безопасен.
Растительные средства вроде валерьянки, хмеля и мяты прописываются в оставшихся 21% случаев. Они имеют сравнительно мало побочных действий, но, к сожалению, не так эффективны, поэтому их применение ограничивается менее тяжелыми случаями. Для валерьянки удалось доказать, что она немного действеннее, чем плацебо.
Если вы только изредка плохо спите и поэтому иногда, на короткое время, применяете какой-нибудь из продаваемых без рецепта растительных препаратов или завариваете успокоительный растительный чай — в этом нет ничего плохого. Нужно только внимательно прислушаться к себе, какое средство именно вам лучше всего помогает расслабиться.
Но к постоянному самолечению любыми препаратами сомнологи относятся очень скептически. Главная проблема в том, что большинство людей не может отличить серьезное нарушение сна от безобидного, говорит сомнолог Хольгер Хайн, бывший директор лаборатории сна в Гросхансдорфе под Гамбургом. Человек, долгое время без консультации с врачом прибегающий из-за нарушений сна к лекарствам, пусть даже безобидным растительным препаратам, часто лишает себя эффективного лечения: «К сожалению, несмотря на все предостережения, очень многие люди годами пытаются решить свои проблемы со сном с помощью успокоительного чая, валерьянки и даже снотворных». Они не желают понимать, что это не выход и такое самолечение может усилить болезнь или способствовать ее переходу в хроническую фазу.
Апноэ сна: храп опасен для жизни
Храпеть может всякий: стоит приоткрыть рот, отвести язык назад, расслабить горловые мышцы и ровно дышать. Стенка глотки и небная занавеска тут же начинают колебаться, издавая характерный шум, с помощью которого дети любят изображать крепкий сон.
Но храп — не только безобидный звуковой сигнал: это нарушение сна — мучение для семьи и опасность для здоровья в одном флаконе. Страдающие им люди не дают спать по ночам супругам, остальной семье, иногда даже соседям, и нередко вредят самим себе. Сильный храп, сопровождающийся остановкой дыхания, может нанести здоровью значительный ущерб.
Немецкий сомнолог Юрген Шефер выяснил, при какой силе звука хриплое дыхание переходит в храп. «Порог храпа почти всегда достигается при уровне шума 40-45 децибелов». Это соответствует громкости обычного разговора. Но храп может быть значительно громче. В Книге рекордов Гиннеса зарегистрирован обладатель самого громкого в мире храпа — швед Каре Валкерт из Кумалы. Он издавал во сне звуки громкостью 93 децибела — как автомобильный гудок.
Типичного храпуна обычно представляют себе старым, толстым мужчиной. Это предрассудок: сейчас доказано, что избыточный вес — лишь один из множества факторов, которые могут способствовать недугу в силу образования жировых подушечек, сужающих просвет глотки. Но даже из числа пациентов с тяжелым, болезненным храпом, по подсчетам специалистов, 25% имеют нормальный вес, занимаются спортом и рационально питаются. Это неудивительно, поскольку список возможных причин храпа практически бесконечен, и нередко ночной шум обусловливают совместно сразу несколько из них. Сюда входят алкоголь, курение, успокоительные лекарства, аллергия с раздражением дыхательных путей, анатомические особенности, например, крупный язык или маленькая нижняя челюсть, увеличенные миндалины, аденоиды, искривление носовой перегородки, западание языка при сне на спине и многое другое.
От обычного, безвредного в медицинском смысле, так называемого первичного, или привычного, храпа страдает около трети взрослого населения Германии, не считая тех, кто иногда всхрапывает, а также измученных шумом спутников жизни. Пожилые люди храпят чаще, потому что с возрастом мягкие ткани дыхательных путей дряблеют и сильнее вибрируют. Тем не менее храп встречается и у детей, что обычно связано с увеличением миндалин. Чем моложе взрослые храпуны, тем больше среди них представителей сильного пола, вероятно, потому, что женский гормон эстроген поддерживает глотку в лучшей форме. После 60 лет храпит 50% как мужчин, так и женщин.
Сейчас первичный храп расценивается как возможное преддверие так называемого синдрома обструктивного апноэ сна, сокращенно СОАС. Впрочем, границы тут размыты, и чем сильнее храп, тем сильнее напрашивается подозрение, что речь уже идет о требующей лечения болезни. По осторожным оценкам ею страдают 800 ООО немцев, в том числе дети. Большинству мужчин, страдающих СОАС, около 55 лет, женщинам — на десять лет больше.
Пациенты с СОАС обнаруживают типичные изменения поведения во сне. У них периодически останавливается дыхание, затем раздается оглушительный всхрап, и воздух снова поступает в легкие. На первый взгляд кажется, что человек при этом не просыпается. Однако аппаратные записи в лаборатории сна показали, что во время остановки дыхания количество кислорода в крови понижается так сильно, что мозг обязан подать сигнал тревоги. В конце концов волна возбуждения будит тело, вынуждая его втянуть воздух. Сам храпящий об этих моментах пробуждения не помнит, но поскольку его сон на протяжении ночи постоянно прерывается, он встает утром совершенно невыспавшимся и разбитым, не может сосредоточиться, часто страдает головными болями, а в долгосрочной перспективе подвержен гипертонии, депрессивным состояниям или импотенции. Из-за огромной потребности в секундном сне люди, страдающие нелеченным апноэ сна, не должны водить машину или мотоцикл.
Изредка случающиеся задержки дыхания абсолютно нормальны и не опасны. Согласно очень приблизительному правилу, больным считается человек, у которого за час сна возникает как минимум 10 задержек дыхания продолжительностью не менее 10 с. У некоторых пациентов дыхание останавливается до 110 раз в час. Как правило, задержка составляет 30-40 с, но известны и крайние случаи продолжительностью в 3 мин.
Дыхательное горло во время приступа апноэ спадается «как дряблый пустой шланг», — описывает причину этого явления врач-сомнолог Йозеф Вирт. Из-за отрицательного давления во втягивающих воздух легких мягкие ткани глотки и стенки спавшегося дыхательного горла присасываются друг к другу, образуя пробку. Звук обычного храпа возникает, напротив, от того, что расслабленные во сне мышцы сужают дыхательные пути в средней части глотки. Это повышает давление проходящего по ней воздуха на мягкие ткани, вызывая колебания язычка мягкого неба, небной занавески, основания языка или стенок глотки. Результат похож на хлопанье паруса на ветру не только по звуку, но и по способу образования.
Число больных апноэ сна, не состоящих на медицинском учете, вероятно, чудовищно велико. Поскольку недуг развивается исподволь, больные привыкают к его следствиям и даже не догадываются, что больны. Как правило, они не подозревают, что страдают от одного из самых распространенных и опасных расстройств сна. Ведь спят они обычно много и часто. Свой храп такие люди воспринимают как нечто неприятное, но безвредное.
Однако к апноэ сна не стоит относиться легкомысленно. Ведь этот синдром сопровождается — помимо сильнейшего приступообразного, прерываемого остановками дыхания храпа — сопутствующими явлениями, которые, сохраняясь в течение долгого времени, опасны для жизни и в любой момент могут привести к несчастному случаю. Речь идет, в частности, о постоянно повышенном, с трудом поддающемся снижению кровяном давлении и сильнейшей дневной сонливости.
Врачи-сомнологи не устают подчеркивать, как опасен СОАС. Нелеченная апноэ сна — причина примерно 30% инсультов, пишет Фридрих Фогель из 3-й медицинской клиники в Хофхайме: «ожидаемая продолжительность жизни сокращается при этой болезни на 10%». В 40 случаях из 100 люди, ничего не предпринимающие для лечения СОАС, умирают в течение 10 лет. В последнее время выяснилось, что опасны не только сопутствующие симптомы, но и сильный храп как таковой. По словам цюрихского невролога Клаудио Басетти, «с разных сторон получены доказательства, что синдром апноэ сна представляет собой независимый фактор риска сердечно-сосудистых заболеваний, таких как инсульты, инфаркты миокарда, сердечная недостаточность и внезапная остановка сердца».
Басетти первым в мире указал в 1996 г. на связь нарушений дыхания во сне и инсультов. С 2005 г. под его предположение подведена широкая эпидемиологическая база: Клар Ягги и его коллеги из Йельского университета в США на протяжении 3,5 лет наблюдали 842 пациента, обратившихся в Лабораторию сна из-за сильного храпа. Затем они сравнили данные больных с синдромом апноэ сна с показателями страдавших от обычного храпа. В числе обратившихся оказалось 573 больных СОАС, имевших в среднем 35 остановок дыхания в час. За время наблюдения в этой группе произошло 22 инсульта и 50 смертей. В группе из 269 оставшихся за это же время произошло 2 инсульта и 14 смертей.
Затем исследователи подсчитали воздействие всех прочих факторов риска, в том числе повышенного кровяного давления, избыточного веса, диабета, преклонного возраста и курения. Если бы СОАС ни на что не влиял, статистика в обеих группах должна была оказаться одинаковой. Однако оказалось, что страдающие апноэ сна по-прежнему остались группой значительно повышенного риска. В среднем он оказался повышен вдвое и увеличивался с нарастающей тяжестью недуга. Вайренд Сомерс, американский кардиолог из клиники Майо в Рочестере, выразил большую озабоченность. Ведь большинство наблюдавшихся в этом исследовании больных уже лечилось от апноэ. «Для людей, не получавших лечения, риск, вероятно, еще выше».
Как правило, больных после долгих уговоров направляют к врачу встревоженные родные. Пульмонологи или сомнологи проверяют подозрение на СОАС с помощью переносного аппарата, которым можно снять важные показатели прямо на дому. Затем пациентов направляют в лабораторию сна, где проводится более подробное обследование. Там больные опробуют наиболее эффективное на сегодняшний день средство от этого недуга: дыхательную маску, которая с помощью слегка повышенного давления не дает дыхательным путям спадаться. Давление от 4 до 20 миллибар на мягкие ткани глотки помогает удерживать открытым воздушный проход. Дышит человек преимущественно сам. Это примерно то же самое, что на ходу высунуть голову из окна машины и вдыхать встречный ветер.
Звучит не очень приятно, но альтернатив мало и они, как правило, менее эффективны. Челюстные шины, на ночь слегка выдвигающие вперед нижнюю челюсть, помогают в более легких случаях. С особенной осторожностью нужно относиться к оперативному вмешательству при лечении храпа. Об операции заходит речь, если налицо анатомические особенности, такие, как увеличенный язычок мягкого неба или слишком маленькая нижняя челюсть. Однако хирургическое вмешательство зачастую или вовсе не приносит никакой пользы, или устраняет лишь звуковые проявления храпа, но не остановки дыхания.
Поэтому все, кто громко храпит по ночам — не важно, страдают они СОАС или нет, — должны непременно выполнять рекомендации по здоровому образу жизни: рациональное питание, больше физической активности, меньше курения, умеренность в употреблении снотворных и успокоительных. Не случаен первый совет врача-сомнолога пациентам, страдающим от храпа, — снижение веса и отказ от алкоголя.
СБН: синдром беспокойных ног
Наконец утомительный день закончился. Что может быть лучше, чем растянуться на кровати, выключить свет и ожидать заслуженного сна? Но что это? Какие-то странные мурашки в икрах... Необъяснимая потребность согнуть колени, покрутить ногами, а потом с силой, почти до судороги, вытянуть их. Просто наваждение. Ноги за день набегались более чем достаточно, сейчас им самое время полежать спокойно.
На какой-то момент усилие воли срабатывает, и ноги действительно расслабляются. Но вскоре странные ощущения возвращаются с удвоенной силой, становятся невыносимыми, почти болезненными. Спасение только одно: отбросить одеяло, встать и походить по комнате. Ноги тут же приходят в нормальное состояние. Ну вот, теперь снова можно лечь. Но как только ногам не нужно нести на себе тело, а требуется только лежать спокойно, мурашки и судорожная подвижность возвращаются. Все начинается сначала. Поскольку о сне теперь нечего и думать, остается пойти за книгой, в ванную или к холодильнику...
Те, кто узнал в этом описании свою историю, страдают от одной из наиболее распространенных причин бессонницы — синдрома беспокойных ног. Он поражает в зависимости от возраста и пола от 3 до 10% населения, особенно женщин старше 65 лет. Невролог Клаудиа Тренквальдер из клиники Парацельс-Елена в Касселе пишет: «Первые симптомы часто появляются уже в юности. В расслабленном положении перед телевизором или в кровати иногда возникает ощущение мурашек и потягивания в ногах, сразу исчезающее, как только человек встает. В возрасте после 40 эти явления возвращаются с частотой нескольких раз в неделю и нередкой болезненностью». В редких случаях СБН встречается даже у детей. Но врачи часто принимают его в таком случае за ростовые боли.
Страдающие СБН вечером и ночью не могут ни сидеть, ни лежать спокойно. В результате поход в кино или театр превращается в мучение, нарушается сон. В тяжелых случаях беспокойство распространяется и на руки, постоянно будит больного по ночам и не дает снова уснуть. Небольшой процент пациентов страдает только от периодических ночных подергиваний ног, безболезненных и прерывающих сон на такое короткое время, что утром об этих пробуждениях не помнят. Тем не менее сон нарушен, и больные чувствуют себя днем невыспавшимися, хотя провели в постели достаточное количество часов. Лишь контроль сна в лаборатории позволяет отыскать причину проблемы.
Иногда СБН — лишь сопутствующий симптом беременности, неврита или ревматизма. Его причиной может быть прием некоторых лекарств или железодефицитная анемия. В этом случае терапия относительно проста, будь то препараты железа или отмена медикамента, вызвавшего побочное действие.
Но нередко встречается идиопатический, то есть не связанный с другими заболеваниями СБН. О его причинах пока известно немного, говорит Тренквальдер, но наследственность, несомненно, играет определенную роль: «Есть как минимум четыре участка на четырех разных хромосомах, передающие предрасположенность к СБН». Сейчас специалисты достаточно четко представляют себе и физиологическую основу этого недуга. «Похоже, — объясняет Тренквальдер, — что у пациентов с СБН нарушено равновесие составных частей дофаминовой системы». В частности, есть указания на изменение чувствительности дофамины- рецепторов в костном и головном мозге.
С болезнью Паркинсона, вызываемой отмиранием нейронов, вырабатывающих дофамин, СБН ничего общего не имеет. Тем не менее, поскольку в обоих случаях нужно поддержать дофаминовую систему, иногда помогают одни и те же лекарства. Если пациенты сильно страдают, что случается почти исключительно с людьми старше 50 лет, невропатологи иногда назначают левадопу — метаболический предшественник дофамина. Однако порой этот препарат со временем усиливает СБН, так что симптомы проявляются даже днем. Поэтому у четырех из десяти пациентов терапию уже через год приходилось прерывать. С 2006 г. в Европе допущена к применению более современная, имеющая меньше побочных действий, альтернатива — так называемые агонисты дофамина, имитирующие действие этого нейромедиатора.
«Есть и некоторые другие эффективные лекарства, так что врачам, как правило, удается справится с недугом», — говорит Клаудиа Тренквальдер. По ее мнению, не хватает главным образом широкого медицинского просвещения: «К сожалению, многие пациенты просто не знают, что их ночное беспокойство — болезнь. И тем более они даже не догадываются о том, что есть очень простые средства борьбы с этим недугом». Ведь при слабо выраженном СБН помогает, к примеру, массаж, а также горячие и холодные ванны.
Ослабление ритма: почему ближе к старости хуже спится
На первый взгляд подопытные животные кажутся совершенно здоровыми: они едят, пьют, спят, проявляют живое любопытство и внимание. Но проблема в том, что они делают все вперемежку — постоянно ненадолго засыпают и тут же снова просыпаются, съедают немного корма и снова внезапно и без всякого перехода засыпают. Похоже, что им все равно, день сейчас или ночь. У них нет центральных внутренних часов. Их жизнь утратила ритмическую структуру.
Ученые удалили этим зверькам центральные внутренние часы, расположенные в супрахиазматических ядрах промежуточного мозга. Цель эксперимента — однозначно доказать, что именно оттуда исходит регуляция цикла сна и бодрствования.
Есть люди, которые по естественным причинам вынуждены обходиться без биологического ощущения времени. Они тоже спят без расписания, засыпают как ночью, так и днем, иногда на продолжительное время, а иногда совсем ненадолго. Если речь идет о молодых людях, то такие нарушения биологических ритмов могут быть признаком опухоли мозга, затрагивающей СХЯ или центры сна. Особенно часто хаотический ритм встречается у пожилых людей, страдающих слабоумием из-за глубокой старости или болезни Альцгеймера. Очевидно, разрушение нейронов в их мозге не пощадило и СХЯ. Их сон становится все более беспокойным, дробным, общая продолжительность его сокращается. Часто они бодрствуют по ночам, и даже особенно активны в это время. Родственники, которые в одиночку ухаживают за такими больными, в конце концов совершенно выбиваются из сил от вечного недосыпания.
Даже у совершенно здоровых пожилых людей физиологические часы начинают с возрастом работать хуже, хотя симптомы, конечно, несравненно слабее, чем при слабоумии. Но чем старше человек становится, тем легче организм выпадает из правильного суточного ритма. С возрастом люди все чаще ненадолго засыпают в необычное время. А это, в свою очередь, ведет к тому, что ночью они спят не так глубоко и чаще просыпаются. «Это естественный процесс, затрагивающий в том числе здоровых и активных стариков», — подытоживает Кристиан Кайохен из Базельского центра хронобиологии результаты своих последних исследований.
«Мы склоняемся сейчас к гипотезе, что расстройства сна, обусловленные возрастом, связаны прежде всего с ослаблением внутренних часов», — говорит Кайохен, показывая мне ряд красноречивых диаграмм в своем компьютере. Например, пожилые люди за 40 ч в лаборатории сна задремывали днем значительно чаще, чем молодые испытуемые в тех же условиях. Кайохен предполагает, что хронобиологическая компонента регуляции сна в меньшей степени способствует дневному бодрствованию у пожилых людей просто потому, что ее деятельность в целом ослабевает. В особенности в раннее послеобеденное время, когда молодежь почти никогда не чувствует усталости, старики жалуются на сильную сонливость. Если они поддаются ей, то к ночи их потребность в сне часто оказывается недостаточной, и возникают проблемы с засыпанием.
Светотерапия: освещенность усиливает биоритмы
Кристиан Кайохен считает, что пожилым людям может помочь целенаправленное усиление биоритмов: «Манипуляции с внутренними часами могут быть хорошей стратегией как против обусловленных возрастом расстройств сна, так и против недостаточной бодрости днем». Самый важный сигнал при этом — свет. «Он влияет на биоритмы значительно сильнее, чем все остальные цайтгеберы». Люди, желающие укрепить свои биоритмы, должны по возможности равномерно распределить «световые ванны» в течение дня. Тем, кто из-за ночного недосыпания страдает дневной сонливостью, стоит, когда глаза начинают слипаться, выходить на улицу. Это возвращает бодрость.
Самое эффективное средство — это, конечно, дневной свет. В зависимости от времени года и облачности, естественная освещенность составляет от 2000 до 100 000 люкс. Но если нет возможности выйти на свежий воздух, можно прибегнуть к специальным лампам для световой терапии. Излучение этих ламп не содержит ультрафиолетовых лучей, чтобы не повредить сетчатку, а мощность составляет от 2500 до 10 000 люкс. Чем лампа ярче, тем меньше времени придется перед ней просидеть, чтобы вызвать реакцию часов в промежуточном мозге. По словам специалистов, эта терапия практически не имеет побочных эффектов, ее можно проводить сколь угодно часто и долго. Как средство борьбы, например, с зимней депрессией она уже получила широкое признание и распространение.
Множество исследований доказало, что яркий свет днем и полная темнота ночью помогают стабилизировать и усилить биоритмы. Например, невролог Эус ван Сомерен из Нидерландского института нейробиологии в Амстердаме продемонстрировал в 1997 г., что для лечения дисритмий при болезни Альцгеймера достаточно днем заменять обычное освещение в доме престарелых на лампы световой терапии. Уже через четыре недели сбитые ритмы активности у пациентов пришли в норму. Ван Сомерен пришел к выводу, что свет оказывает синхронизирующее влияние на деятельность ритмически активных нейронов мозга, число которых у таких больных снижено: «Это улучшение вызывается стабилизацией циркадного ритма активности и покоя».
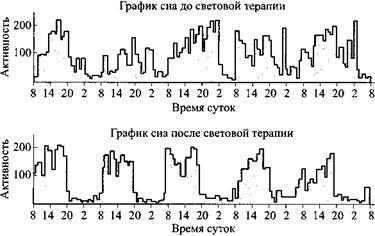
Однако последние открытия ученых еще не получили должного распространения. Геронтолог Юрген Штадт из Шпандау возмущенно рассказывал на конференции в 2003 г.: «Во многих домах престарелых освещенность составляет 50 люкс. Если пациенты проводят целый день без движения в комнате при таком сумеречном свете, о каком ритме сна и бодрствования у них может идти речь?». Сам он предписывал своим пациентам часть дня всегда проводить на открытом воздухе, а тем, кто может, — ходить гулять. В результате сон больных заметно улучшался.
Световая терапия у пациентов с болезнью Альцгеймера: нарушенный ритм сон-бодрствование заметно усиливается благодаря световой терапии.
То что помогает тяжелобольным и пожилым людям, полезно и в более легких случаях. Страдающие бессонницей должны внимательно относиться к своим биологическим часам, говорят хронобиологи. Им необходимо соблюдать четкий режим дня, по возможности согласовывать его с биологическими часами и помогать последним получать ясные сигналы. Программа проста: днем проводить много времени на воздухе, есть в определенные часы, жить активной жизнью, по возможности не спать, примерно в одни и те же часы заниматься спортом. Ночью, напротив, избегать света, не есть и соблюдать покой. Это не только позволяет днем чувствовать себя бодрым, а вечером вовремя засыпать, но и дольше оставаться молодым благодаря укреплению биоритмов, убеждены хронобиологи.
Совсем иная проблема у сов и жаворонков. Их внутренние часы работают достаточно энергично, но не в том темпе, что может повести к сильному разнобою с социально обусловленным режимом. В этом случае нужно не усиление, а смещение биоритмов. Поэтому совы должны выходить на свет утром, а жаворонки — вечером. «Правильное расписание «световых ванн» способно перевести внутренние часы на два часа вперед или назад», — говорит Кайохен.
Этот совет приносит пользу и тем, к счастью, очень немногочисленным представителям человечества, у которых из-за наследственного нарушения в часовом гене внутренний ритм кардинально сбит. Например, пациенты с «синдромом преждевременной фазы сна» — ярко выраженные жаворонки, которым уже вскоре после полудня снова хочется спать. Все их внутренние ритмы спешат примерно на четыре часа. Регулярная световая ванна между 21 и 23 ч помогает, согласно новейшим исследованиям, переставить биологические часы хотя бы вполовину назад.
Световая терапия помогает и ярко выраженным совам — пациентам с «синдромом запаздывающей фазы сна». С утра им нужно проводить как можно больше времени на дневном свету или перед специальными лампами, а вечером тщательно избегать яркого света. Если такой человек вынужден с утра работать в офисе, ему рекомендуется поставить на письменном столе лампу световой терапии и направить ее так, чтобы во время телефонных разговоров и другой деятельности лучи падали прямо в глаза.
«Осторожности световая терапия требует только у детей, — говорит Кайохен. — Поскольку свет тормозит ночную выработку мелатонина, а мелатонин, как предполагают, замедляет половое созревание в подростковый период, избыток света поздним вечером или ранним утром может немного ускорить процесс созревания». Возможно, обычное искусственное освещение отчасти виновато в том, что у современных детей половое созревание наступает в среднем значительно раньше, чем сто лет назад1.
Мелатонин: хороший цайтгебер и плохое снотворное
Дитер Кунц заведует лабораторией сна, специализирующейся на научных исследованиях и необычных случаях, в Университетской психиатрической клинике Шарите при больнице св. Хедвиги в Берлине. Он ежедневно встречается с пациентами, страдающими тяжелыми расстройствами сна из-за разбалансированности внутренних ритмов.
Неудивительно, что в собственной жизни он особенно внимательно следит за стабилизацией и синхронизацией внутренних часов. Для этого Кунц иногда прибегает к необычным средствам: «Я стараюсь по возможности всегда ложиться спать в одно и то же время. Когда мне это удается, я принимаю вдобавок крошечную дозу синтетического мелатонина». Однако ученый не рекомендует непрофессионалам делать то же самое. Слишком часто они при этом не соблюдают важнейших правил, например, прием препарата строго в одни и те же часы.
Синтетический мелатонин производится уже давно и продается, например, в США, Польше и Сингапуре без рецепта как пищевая добавка. Однако по-настоящему научных знаний о его действии все еще недостаточно. Во всяком случае, мелатонин не оправдывает основных надежд, которые поначалу на него возлагались: он не является ни естественным снотворным, ни эликсиром вечной молодости. В 2004 и 2005 гг. два контрольных исследования показали также, что он не работает как обыкновенное снотворное: не сокращает ни время засыпания, ни промежутки ночного бодрствования. Правда, краткосрочный прием в течение нескольких недель, как выяснилось, безвреден. Но поскольку данные о возможных побочных действиях долгосрочного приема отсутствуют, и к тому же в Германии приобрести препарат можно только нелегально, большинство специалистов, как и Кунц, не рекомендуют бесконтрольное употребление мелатонина.
Этот гормон, вырабатываемый шишковидной железой под жестким контролем внутренних часов и исключительно в темноте, судя по всему, способен, как и свет, оказывать влияние на многие внутренние ритмы. Но если свет — сигнал дня, то мелатонин возвещает организму о наступлении и продолжительности ночи. Поэтому он переставляет внутренние часы в противоположном направлении, чем свет. Если уровень мелатонина вечером слишком рано начинает повышаться, часы ускоряются, если утром он слишком поздно понижается, замедляются.
Если искусственно повышать уровень мелатонина, как это делает Кунц, именно тогда, когда он и от природы повышается — перед засыпанием — то это способствует усилению и синхронизации ритма биологических часов. «Естественный мелатонин, вырабатываемый организмом — это цемент, скрепляющий биологические ритмы и обеспечивающий дополнительную инерцию, позволяющую без последствий преодолевать краткосрочные сбои», — пишет берлинский ученый. Но если принять гормон не в то время, его воздействие окажется прямо противоположным: он будет сбивать, ослаблять и десинхронизировать внутренние ритмы: «Миллионы американцев, глотающие мелатонин в разное время суток, чтобы лучше спать, как будто это безобидное снотворное, не ведают, что творят. Они приводят ритмы своего организма в полный беспорядок».
Правда, влияние мелатонина на внутренние часы слабее, чем влияние света. И все же врачи уже много лет работают над его применением как хронотерапевтического средства для усиления, синхронизации и выправления нарушенных ритмов сна и бодрствования. Причем успех налицо: к примеру, у людей с врожденным крайним вариантом «совиного» ритма после приема мелатонина на протяжении четырех недель за пять часов до сна биологические часы смещались вперед. Судя по всему, мелатонин эффективен также при состояниях ночного беспокойства у пациентов с болезнью Альцгеймера. А для слепых, чьи внутренние часы не могут ориентироваться на свет, прием гормона на ночь оказывается важнейшим сигналом, позволяющим корректировать сбитые биоритмы.
В целом из имеющихся на сегодняшний день данных вывод такой: прием мелатонина в виде лекарства имеет смысл лишь в том случае, если его уровень в крови ночами действительно слишком низок. Это особенно важно для пожилых людей, поскольку в старости активность шишковидной железы, а, следовательно, выработка мелатонина, автоматически снижается. «Поэтому многим старикам терапия синтетическим мелатонином помогает от нарушений сна», — убежден Дитер Кунц. Но сначала нужно убедиться, что бессонница действительно связана с недостатком мелатонина, а сделать это обычными методами вроде анализа крови и мочи пока невозможно1. «В этом случае гормон, принимаемый в правильное время под контролем врача, мог бы нормализовать нарушения внутреннего ритма».
В последнее время Кунц опробовал применение мелатонина у людей с сокращенной из-за болезни фазой быстрого сна. Таблетка мелатонина в дозировке 3 мг действовала заметно лучше, чем плацебо. «Быстрый сон напрямую зависит от сигналов внутренних часов», — говорит Кунц. Тот факт, что у пациентов благодаря мелатонину увеличилась продолжительность быстрого сна, говорит об общей стабилизации их внутренних часов.
Голландский хронобиолог Франк Шеер и его сотрудники опубликовали в 2004 г. данные, прекрасно согласующиеся с этой картиной. Шеер давал пациентам с гипертонией, у которых из-за нарушений хронобиологического ритма не происходило естественного ночного понижения кровяного давления, 2,5 мг мелатонина на ночь. Гормон усиливал биоритмы, и кровяное давление ночью понижалось в такой же степени, как у контрольной группы, получавшей традиционные средства от гипертонии.
Работа в ночную смену: день и ночь меняются местами
Работающим в ночную смену, а также тем, чья профессия связана с постоянными перелетами, не позавидуешь: «Расходы из-за ущерба здоровью нации в силу рабочего расписания, противоречащего биологическим часам, в настоящее время подсчитать невозможно», — предупреждает британская специалистка по хронобиологии Шантха Раджаратнам в авторитетном медицинском журнале «Ланцет». В современном обществе пятая часть работающего населения трудится в неурочные часы. В краткосрочной перспективе это приводит к нарушениям сна, проблемам с желудком и кишечником и повышенному риску несчастных случаев. В более отдаленном периоде учащаются сердечно-сосудистые заболевания, болезни органов пищеварения, а также происходит снижение общего иммунитета.
У людей, которые годами вынуждены достаточно долго работать в ночную смену или постоянно пересекать много часовых поясов, здоровье часто портится капитально. Выраженная бессонница, как и другие хронические сопутствующие заболевания, не исчезает и тогда, когда человек давно уже не летает или не работает по ночам. При работе в ночную смену риск сердечных болезней повышается в долгосрочной перспективе на 40 %. Опасность гипертонии достигает 4 баллов.
«Особенно тяжелы для здоровья чередующиеся смены, вызывающие бессонницу у 19 из 20 работающих», — пишет сомнолог Юрген Цулли. Причем «70-90% бывших сменных рабочих жалуются на нарушения сна и после того, как переходят на нормальный график труда». Но и те, кто работает всегда только по ночам, что не так сильно сбивает с толку хронологическую систему организма, в 55% случаев страдают от нарушений сна.
Поскольку хронобиологи не могут запретить сменную работу, они заняты поиском противоядий. В последние годы сменных рабочих стали лечить световой терапией или мелатонином. Ученые говорят пока о стадии эксперимента, но первые успехи уже налицо. Нарушения сна ослабевают. Болезненно измененные физиологические измерители времени, как и при болезни Альцгеймера, поддаются частичному восстановлению.
Второй важный момент — попытаться организовать сменную работу наименее вредным образом. Так, хронобиолог Тиль Реннеберг доказал, что человеческий организм лучше переносит ночную работу при ярком, подобно дневному, освещении. На заводе Фольксваген в Вольфсбурге половину одного из цехов он распорядился освещать специальными лампами, а в другой половине оставить обычное освещение. Рабочих всего цеха просили заполнить тест до и после трехнедельной работы в ночную смену. Оказалось, что внутренние часы у многих из тех, кто работал в ярко освещенной половине, приспособились к ночной работе значительно лучше.
Это вполне естественно: свет, регистрируемый сетчаткой перед абсолютным минимумом суточной температуры тела около половины пятого утра, слегка замедляет внутренние часы и тем самым отодвигает на некоторое время наступление минимума работоспособности. Однако слишком сильная перестановка внутренних часов, как правило, нежелательна. Поэтому чередование ночной и дневной смен должно быть достаточно частым, самое позднее через трое суток, советуют хронобиологи. Во всяком случае, после трех суток ночной работы важно хорошенько отоспаться. Ведь даже в тех случаях, когда рабочим удавалось днем высыпаться, они все же просыпались в среднем на два часа раньше, чем нужно.
Сейчас график труда на предприятиях учитывает эти факторы: рабочие все меньше дней подряд вынуждены работать в одну и ту же смену, причем чередование для каждого идет от утренней работы через вечернюю к ночной, а не наоборот. В таких условиях люди чувствуют себя примерно как пилоты, которые все время облетают вокруг Земли в западном направлении. Их биоритмы нуждаются в замедлении, а не в ускорении, что для большинства людей легче, поскольку их внутренние часы и так слегка отстают.
В проекте под названием EUROCLOCK европейские хронобиологи при поддержке Евросоюза исследуют сейчас сравнительную важность различных цайтгеберов и разрабатывают новые концепции сменной работы, менее вредной для здоровья. Уже доказано, что «совы», например, с биомедицинской точки зрения лучше справятся с тремя неделями ночных смен, чем с частым чередованием часов работы, говорит координатор проекта Тиль Реннеберг. Поэтому при подборе графика важно учитывать хронотип рабочего: «Совы могут без особых проблем работать до 4 ч утра, а жаворонки как раз в это время заступать на работу».
Способы борьбы с джетлагом
С джетлагом тоже можно бороться. Чтобы хорошо и долго спать в пункте назначения, важно подготовиться к путешествию заранее. За несколько дней до поездки нужно постепенно приучать себя к предстоящему ритму. Перед тем как лететь в восточном направлении, например, желательно ужинать и ложиться спать несколько раньше обычного. Тогда переход на новое время и обратно пройдет легче.
Практическое правило гласит: организму на каждый пересеченный часовой пояс требуется день привыкания. Большинству людей легче даются перелеты на запад, поскольку их биоритмы от природы имеют тенденцию к запаздыванию. Кроме того, молодые люди перестраиваются на новое время быстрее, вероятно, потому, что их внутренние часы лучше работают и оперативнее реагируют на непривычные временные сигналы.
Если вы попадаете в пункт назначения утром, как это часто бывает при поездках на восток, в самолете непременно нужно поспать. Кроме того, по прибытии желательно как можно дольше не ложиться. Это усиливает потребность в сне и даст возможность вечером уснуть, хотя внутренние часы показывают день. Кроме того, в поездках на восток следует назначать важные встречи на вечер и работать до поздней ночи, поскольку именно на эти часы приходится биологический пик работоспособности, и уснуть все равно вряд ли удастся. Тогда к утру будет очень хотеться спать — и в идеале хорошо было бы выспаться до полудня. Если это никак невозможно, стоит дополнительно поспать вечером, когда внутренние часы показывают середину дня и дома, вероятно, можно было бы подремать после обеда.
При перелетах в западном направлении в самолете обычно лучше не спать и не назначать серьезных мероприятий на вечер после прибытия. Вместо этого рекомендуется поддаться сигналам своего организма и лечь спать как можно раньше по местному времени. Заснуть удастся без проблем, поскольку внутренние часы показывают поздний вечер или ночь. Но почти наверняка пробуждение наступит еще до рассвета. Поэтому важные встречи лучше назначать на утро.
Мученики джетлага могут, конечно, прибегнуть иногда и к снотворному. Недостаток этого способа в том, что снотворное не борется с причиной зла — не помогает внутренним часам перестроится на новый режим. Зато ночное сигнальное вещество мелатонин с этой задачей справляется. Ведь, принимая его перед сном после долгого перелета, будь то на восток или на запад, человек восполняет ночной дефицит этого гормона, возникающий потому, что внутренние часы еще показывают день. Это позволяет немного сместить биоритмы в желательном направлении.
В 2003 г. такое восполнение было подтверждено контрольным исследованием авторитетного британского Центра Кохрейна. Эндрю Хексхеймер пришел к выводу, что мелатонин — эффективное средство против джетлага. Восемь из десяти экспериментов, в которых сравнивалось воздействие мелатонина и плацебо, показали значительное улучшение при приеме мелатонина. Как минимум каждому второму из обследованных пошел на пользу прием мелатонина перед сном в дозе 2-5 мг в первые 2-4 дня по прибытии1.
И все же не стоит забывать про альтернативу — использовать воздействие света на хроноцентр. Для человека со средним хронотипом правило таково: при полете на восток нужно посчитать, в котором часу местного времени стрелки домашних часов показывают половину пятого утра, то есть абсолютный минимум активности. До этого времени следует избегать дневного света, а после — целенаправленно к нему стремиться. Это ускоряет ход внутренних часов. Конкретный пример: при перелете из Берлина в Токио (разница во времени +8 ч) нужно до 12.30 носить темные очки, а затем принять световую ванну. При путешествии на запад следует действовать наоборот, то есть — выходить на яркий свет по возможности чаще, а после — избегать его, чтобы замедлить биологические часы.
Изобретательные компании уже предлагают кепки со встроенными лампами световой терапии, позволяющими испытать бодрящее действие света даже тогда, когда нет возможности выйти на свежий воздух: в самолете, на рабочем месте или — при необходимости — ночью. Фирма Аэробус включила в оснащение своих новых самолетов лампы световой терапии на потолке. Так что скоро стюардесса вместе с меню будет вручать пассажирам подробный план освещения, где будет рассчитано, в зависимости от хронотипа и конечного пункта, в котором часу принимать световые ванны.
Нарушения сна у маленьких детей: как учатся безмятежному сну
Есть одна причина бессонницы, на которую многие люди соглашаются вполне сознательно и с радостью: маленькие дети. Новорожденные просыпаются ночью каждые 3-4 ч, потому что хотят есть и потому, что их биологические часы еще не настроились на чередование дня и ночи. Родители сносят это терпеливо, ведь они знают, что большинство детей начиная примерно с 3 месяцев постепенно переходят на долгий ночной сон, а в 6 месяцев или, самое позднее, в год, уже только изредка просыпаются в неурочное время.
Сомнологи единодушно утверждают, что первые месяцы жизни особенно важны для развития сна. В это время мы привыкаем чувствовать себя уютно и безопасно в своей кровати, расслабляться перед сном и не пугаться, если случается ненадолго проснуться ночью. Разумно поддерживая в этот период своих детей, родители на всю жизнь, может быть, повышают их сопротивляемость любым нарушениям сна.
Но иногда в этом естественном процессе что-то не задается. Тогда уже подросшие дети вечером засыпают с большим трудом, после долгих криков и плача, или без конца просыпаются по ночам. Порой виноваты родители: если они подают малышам абсурдные сигналы, те могут научиться чему-нибудь нежелательному. Например, если детей постоянно укладывают в кровать без всякого предупреждения, когда им еще вовсе не хочется спать, постель может стать для них не местом покоя и отдыха, а тюремной камерой, ареной цирка или любимой игровой площадкой.
Медвежью услугу оказывают ребенку и те родители, которые при малейшем крике здорового ребенка бегут к кроватке, берут его на руки, ласкают и утешают. Так ребенок никогда не научиться успокаиваться самостоятельно и в одиночестве проходить в первые ворота сна. Зато он моментально поймет, что вопли в кроватке — отличный способ надолго привлечь к себе внимание родителей.
«Нарушения сна у детей часто обусловлены поведением родителей, а не функциональными расстройствами у ребенка», — пишет израильский сомнолог Перетц Лави. В своей врачебной практике он без конца сталкивается с родителями, жалующимися, что ребенок вечером никак не засыпает, а утром всегда просыпается ни свет, ни заря. При подробных расспросах обычно выяснялось, что родители слишком рано укладывают малыша спать и имеют весьма преувеличенные представления о нормальной продолжительности детского сна.
Поэтому первый шаг в борьбе с нарушениями сна у детей — выяснить, когда малыши по-настоящему устают и регулярно укладывать их именно в это время. Если пропустить нужный момент, дети по причине своего 60-минутного или 90-минутного цикла активности нередко снова возбуждаются. Родителям следует в таких случаях подождать, пока усталость снова овладеет ребенком. Присмотревшись, они без труда обнаружат второй вход сна, и могут в будущем использовать его, чтобы ребенок подольше спал утром.
Перед укладыванием родители должны помочь ребенку расслабиться: почитать, рассказать сказку или спеть колыбельную. Не зря эти обычаи существуют в большинстве семей с незапамятных времен. Последние четверть часа перед укладыванием должны быть настоящим церемониалом, со строгим распорядком привычных, спокойных, снимающих напряжение действий, завершением которых становится блаженное засыпание. Но при этом не стоит прибегать к непедагогичным уловкам: если ребенок привыкнет засыпать на руках у матери или в родительской постели, то неудивительно, если в собственной кроватке у него будут проблемы со сном.
Телевизор вреден не только перед сном. Целый ряд экспериментов подтвердил, что чрезмерное увлечение телепередачами очень сильно влияет на сон у детей. Даже если дети не сидят перед экраном, родителям лучше выключать днем телевизор в присутствии ребенка. Финские ученые провели в 2006 г. опрос, охвативший родителей 321 ребенка в возрасте 5-6 лет. Выяснилось, что дети значительно труднее засыпают и чаще просыпаются, если пассивно присутствуют в течение долгого времени при трансляции взрослых передач.
Если ребенок, достигший 6 месяцев, все еще не научился хорошо засыпать и долго спать ночью или если в какой-то момент он снова разучился это делать, многие специалисты рекомендуют прибегнуть к методу, разработанному педиатрами и детскими психиатрами. Если ребенок кричит в кроватке вместо того, чтобы спать, родителям советуют показать свое присутствие, и в то же время дать ребенку понять, что нет никаких причин его утешать, кормить или развлекать. Малыши должны понять, что в этом их состоянии нет ничего неестественного или угрожающего.
Поэтому родители должны регулярно каждые 5-10 мин заходить в детскую, спокойным голосом объяснять ребенку, что все в порядке, и снова уходить, предоставив малышу кричать, сколько захочет. Одна теория предлагает постепенно увеличивать промежутки между приходами, другая — сохранять их постоянными. Одни специалисты позволяют родителям при этом ласково погладить ребенка по спинке, другие запрещают им это. Судя по всему, детали не особенно важны. Главное, чтобы внимание родителей в ходе этой программы обострилось и чтобы они научились чувствовать, что действительно помогает их ребенку.
Родителям, да и детям, принять этот метод трудно. Но у него есть одно преимущество: он, как правило, помогает за несколько дней — после чего все участники могут наконец отдохнуть от напряжения.
Парасомнии:
о скрежете зубами и хождении во сне
В сновидениях мы прорабатываем не только приятные, но и травматические впечатления. Если нам при этом случается проснуться, у нас, как правило, остается ощущение кошмара: мы были в отчаянии из-за непосильной задачи, нас преследовали непонятные силы, мы спасались бегством от грозящей гибели или падали с моста.
Как правило, ничего страшного за такими снами не стоит. Они — такая же составная часть нормальной ночи, как опасность — нормальный компонент обычной жизни. Как правило, кошмары появляются на стадии БС, в фазе наиболее ярких сновидений. И все же они могут влиять на качество сна, потому что не всегда после такого пробуждения удается сразу заснуть. С большинством людей это случается так редко, что с точки зрения медицины никакой проблемы нет. Зато люди, которых ночные кошмары мучают постоянно, непременно должны обратиться к врачу. Иногда причина кроется в приеме определенных лекарств, которые в таком случае лучше отменить.
Бывает так, что регулярно повторяется один и тот же сон. С этой проблемой нужно обращаться к психологу. Может быть, дело в не заживающей душевной травме, например после смерти близкого человека или пережитого несчастного случая.
Кошмары случаются и у детей. Родители в таком случае должны их утешить, а на следующий день поговорить с малышом о том, чего он боится. Чаще всего дело просто в страшном фильме, который показывали по телевизору, но бывает и так, что в страшных снах отражаются проблемы ребенка с друзьями или в семье. С этими проблемами непременно нужно разобраться. Психологи придумали для детей хороший способ избавиться от кошмаров, который помогает и некоторым взрослым: днем нужно снова разыграть страшную ночную историю, но придумать ей при этом хороший конец.
С точки зрения медицинской сомнологии, кошмары относятся к категории парасомний. Так называется все, что иногда случается с нами во сне, хотя вообще-то этого быть не должно: скрежет зубами, лунатическое хождение, бормотание, мышечные судороги, ночное недержание мочи и паника. «Парасомнии — неоднородное явление», — пишет американец Марк Маховальд. «Это проявления широкого спектра совершенно разных состояний». Общее у них только одно: по самым разным причинам действия, вообще-то принадлежащие к состоянию бодрствования, они попадают в одну из фаз сна.
При скрежете зубами челюсти ночью плотно сжимаются и трутся друг о друга, как жернова, так что возникает громкий скрип и щелканье. Это нарушение, именуемое в науке «бруксизм», встречается в течение жизни почти у каждого человека, но, как правило, быстро проходит. Какое-то время им страдает каждый второй ребенок. Ночью человек ничего особенного не замечает, а днем, естественно, жалуется на боль в челюстных мышцах, зубах, иногда головную боль, а также дневную сонливость.
Причины этого явления окончательно не выяснены. Однако многое указывает на то, что скрежет зубами вызывается в первую очередь стрессом. Стоматологи в Нижней Саксонии в 1990-е годы лечили жен дислоцированных в Германии британских солдат. Во время Первой иракской войны у этой категории пациенток резко поднялось число случаев скрежета зубами. Солдат отправили на фронт. Их жены, очевидно, в буквальном смысле «сжали зубы» и ночью «растирали челюстями свою тревогу».
Бруксизм может быть симптомом и более серьезной психической проблемы, например, панического состояния, требующего терапии. Для других случаев эффективных средств почти нет. Стоматологи иногда назначают во избежание разрушения зубов специальную пластмассовую пластину, надеваемую на ночь. Помогают также медикаменты, расслабляющие мышцы. Медики пытаются разработать систему расслабляющих упражнений, однако успех пока не достигнут.
Снохождение и другие родственные состояния чаще всего встречаются у детей и, как правило, быстро проходят. Каждый шестой ребенок хоть один раз да расхаживал во сне, как правило в возрасте 11-12 лет. Поэтому ученые подозревают, что на определенной стадии развития мозга увеличивается риск того, что человек будет во сне делать что-то, относящееся на самом деле к миру бодрствования.
У взрослых хождение во сне встречается реже, примерно у 4% населения. Риск повышают алкоголь, высокая температура и долгое лишение сна. Кроме того, существует наследственная склонность к лунатизму. Тогда хождение во сне, начавшись в детстве, не прекращается с возрастом. Бывает и так, что лунатизм впервые проявляется у взрослого. Причины этого явления до сих пор неизвестны. Ясно одно: центры возбуждения без всякой видимой причины запускают во сне деятельность, совершенно неуместную в этом состоянии. «При лунатизме тело просыпается, в то время как дух продолжает спать», — говорит невролог Клаудио Басетти.
Своего рода минилунатизм — сноговорение. Это может случиться с любым человеком в любой стадии сна. Настоящий лунатизм, напротив, встречается только в глубоком сне. Степень его выраженности очень различна — человек может просто сесть в постели, а может подняться и начать ходить. Родственникам рекомендуется не будить лунатика, а предохранить его от несчастных случаев, запирая окна и двери. Через несколько минут человек снова ложится в постель и спит дальше, как будто ничего не произошло.
При редко встречающихся крайних формах лунатизма человек может во сне даже принимать пищу или заниматься сексом, причем наутро у него не сохраняется об этом ни малейших воспоминаний. Особенно драматически выглядят ночные приступы паники, так называемый Pavor nocturnus. Каждый 25-й ребенок по ночам иногда громко кричит или плачет и мечется, не просыпаясь при этом. Похоже, причиной ночной паники являются не страшные сны. Родителям лучше не будить ребенка, а взять на руки и сказать что-нибудь успокаивающее. Через несколько минут все проходит.
Иногда такие симптомы наблюдаются у взрослых. В таких случаях сомнологи говорят о ночном ужасе. Он тоже начинается с приступа беспричинной паники. Человек, находящийся в глубоком сне, с криком садится в постели в состоянии крайнего возбуждения и страха, в редких случаях даже выбегает из квартиры, колотится о стены, бьет попавшиеся под руку предметы, может ранить себя и окружающих. Разбудить его почти невозможно. После приступа, продолжающегося несколько минут, человек снова засыпает спокойным сном и утром ничего не помнит. Такие приступы случаются примерно у 3% населения. Причиной, скорее всего, является сбой в функционировании центра страха в стволе мозга. При таких крайних проявлениях лунатизма нужно обратиться к врачу. Средства борьбы — определенные медикаменты, успокоительные мероприятия и поведенческая терапия.
Нарколепсия: приступы неодолимого сна
Один человек вспоминает: «Я пошел с двумя своими начальниками на переговоры, где присутствовали все сотрудники нашей фирмы. Я сидел между начальниками. Тема переговоров меня крайне интересовала. И тем не менее я внезапно уснул у всех на глазах». Это типичная сцена из жизни больного нарколепсией. Ее описывает со слов своего пациента сомнолог Геерт Майер из клиники Хефата в Швальмштадте. Такие истории кажутся порождением ночных кошмаров — но они невымышленные.
Еще один пример: пациенту при игре в скат достались особенно удачные карты. Он уже радуется предстоящей победе, как вдруг им словно овладевает чуждая сила: «руки слабеют, и карты падают на стол». С молодой девушкой, страдающей тем же недугом, такие вещи происходят при игре в баскетбол: когда она собирается забросить мяч в корзину и испытывает при этом «чувство торжества», «у нее вдруг подкашиваются ноги и она падает на землю». И даже учитель, утверждающий, что почти каждое утро за рулем по дороге в школу впадает в странное состояние транса и выходит из него лишь после того, как проехал два-три лишних километра, не врет и не рассказывает сны.
Все эти люди страдают очень редкой, к счастью, болезнью, при которой человек днем постоянно чувствует усталость и в фазах расслабления помимо своей воли засыпает на 10-20 мин. Кроме того, с такими больными случаются странные приступы так называемой катаплексии: их мускулы на несколько секунд полностью теряют тонус, человек оседает, а иногда и падает наземь. Это бывает опасно, тем более что каталептические приступы — а иногда и невольное засыпание — случаются чаще всего тогда, когда пациенты особенно возбуждены: при долгожданной встрече с внуком, в решающий момент теннисного матча, при произнесении доклада перед большой аудиторией или во время полового акта.
При монотонных занятиях, таких как вождение автомобиля или домашние дела, больные регулярно теряют контроль над своими действиями, попадая под влияние некоей силы по непроизвольно повторяющейся схеме: они проезжают на машине мимо пункта назначения или складывают грязное белье в холодильник вместо стиральной машины. В своей постели перед засыпанием, а иногда при пробуждении, пациенты часто испытывают поразительно реальные галлюцинации: они беседуют с умершей бабушкой, слышат звонок в дверь, хотя там никого нет, видят удивительные световые явления на небе или парят над кроватью, глядя на собственное безжизненное тело. Сон у них почти всегда плохой и поверхностный. Они часто просыпаются ночью и иногда до смерти пугаются, потому что не могут пошевелить ни рукой, ни ногой — специалисты называют это явление «сонным параличом».
О причинах этого недуга медики гадают как минимум с 1880 г., когда французский врач Жан Батист Эдуар Желино дал ему название «нарколепсия», что можно перевести как «приступы сна». Желино подробно исследовал случай виноторговца, испытывавшего в сутки до 200 таких приступов и обнаружил, что речь идет именно о внезапном засыпании, а не об эпилепсии, как считалось до того.
Сегодня ученые знают об этом заболевании гораздо больше. «Нарколепсия — единственная из известных болезней, при которой генераторы сна и бодрствования ведут себя аномально», — пишет американский медик Марк Маховальд. Когда у нарколептиков снимают сомнограмму в лаборатории сна, ученые видят нечто, чего не бывает ни у здоровых людей, ни при других связанных со сном болезнях: типичные рисунки обычного и парадоксального сна появляются на ЭЭГ одновременно. Очевидно, нарколепсия возникает от того, что нарушена координация между центрами засыпания и возбуждения в промежуточном мозге и стволе мозга. Нейронные переключатели, работающие у здоровых людей безошибочно, то есть четко и своевременно разграничивающие бодрствование, нормальный сон и БС-эпизоды, у нарколептиков дают сбои.
С этой единственной причиной связаны все многообразные и странные проявления нарколепсии. Поскольку границы сна и бодрствования размыты, пациенты днем испытывают настолько сильную сонливость, что их нельзя назвать по-настоящему бодрствующими, а ночью слишком возбуждены, чтобы как следует спать. Во время приступов мозг не ко времени переключается на состояние глубокого сна. Катаплектический приступ — это фаза БС, ошибочно забредшая в состояние бодрствования: центр БС отключает мышечное напряжение, происходит приступ, и невольное движение тут же будит нарколептика.
Такие пациенты проезжают на машине мимо цели или засовывают грязное белье в холодильник, их система регуляции сна не проводит четкой границы между состояниями сна и бодрствования. Сознание отключается, хотя речь идет лишь о привычной, автоматически совершаемой работе, не требующей напряжения, но в норме предполагающей бодрствование.
Даже галлюцинации и сонный паралич у нарколептиков объясняются несвоевременными включениями центров сна: видения возникают от того, что вызывающая грезы БС-деятельность мозга начинается уже при засыпании или не отключается вовремя при пробуждении. Сонный паралич может случиться со всяким, кто проснется прямо посреди БС и вынужден будет в полном сознании наблюдать, как БДГ-центр в мосту мозга блокирует мускулатуру тела. Поделать тут ничего нельзя, нужно по возможности спокойно дышать, моргать и терпеливо ждать, не имея возможности пошевелиться, пока мозг завершит выход из парадоксального состояния.
Люди, жалующиеся на подобные симптомы, часто ничего не знают о существовании загадочной болезни, впервые проявляющейся, как правило, в молодости. В Средние века их, наверное, считали бы за провидцев. Сегодня врач-терапевт непременно направит такого пациента к сомнологу, чтобы в лаборатории сна окончательно установить диагноз. «Нарколепсия, вероятно, диагностируется реже, чем действительно встречается», — пишет невролог Басетти. Данные для Европы колеблются от 1 больного на 2000 человек до 1 на 3800. «Тем самым частота встречаемости нарколепсии примерно такая же, как у рассеянного склероза».
Терапия нарколепсии в последнее время упростилась. Раньше пациентов с переменным успехом лечили разнообразными стимулирующими средствами. Но в последние годы появился взбадривающий медикамент модафинил — эффективный, почти не имеющий побочных действий способ поддерживать систему возбуждения на ходу в течение дня. Против ночной бессонницы врачи прописывают снотворные.
Как болезни помогают в изучении сна
Какие все-таки конкретные причины вызывают нароклепсию? «Это по-прежнему неясно, — отвечает Клаудио Басетти. — Но вопрос исключительно интересный». Заведующего неврологическим отделением Цюрихской университетской больницы охватывает восторг. Я сразу чувствую, что этот крайне занятой человек не зря нашел время принять меня в своем кабинете между двумя обходами. «Я не случайно специализируюсь на тяжелых нарушениях», — признается он. Уже много лет его волнует вопрос, что именно происходит с человеком во сне.
Басетти тем более убежден в важности этой бессознательной части нашей жизни, что каждый день воочию наблюдает, как сильно страдают люди, у которых нормальный сон нарушен. В исследовании такого рода болезней он видит одну из лучших возможностей найти новые разгадки великой тайны сна. В этом с ним согласны многие его коллеги: «Исследование расстройств сна у людей рождает новые важные теории сна», — пишет Марк Маховальд. «Например, парасомнии, вызываемые обычно смешением разных состояний сознания, поддерживают, наряду с каталепсией, взгляд, согласно которому сон и бодрствование не являются взаимоисключающими состояниями».
Кроме того, мы сегодня, конечно, знали бы гораздо меньше о внутренних часах, если бы не интенсивное исследование причин нарушения биоритмов у человека. Поиск причин синдрома беспокойных ног помог обнаружить существенные взаимосвязи между сном и расслаблением. Психические и физические симптомы у страдающих бессонницей или, наоборот, гиперсомнией, а также синдромом апноэ сна, позволяют сделать важные выводы о функции сна.
Но самый яркий пример — нарколепсия, подчеркивает Басетти. «Это очень сложный феномен и необыкновенно интересная модель, поскольку она затрагивает сразу много областей в регуляции сна». В возникновении болезни большую роль играет генетическая обусловленность. Девять из десяти нарколептиков имеют особый вариант определенного гена. Однако этот вариант встречается не так уж редко, а реально заболевает лишь очень небольшой процент унаследовавших его людей. Риск заболеть нарколепсией, если этой болезнью страдает один из родителей, составляет максимум 2%. Следовательно, заболеет ли носитель гена нарколепсии, в очень большой степени зависит от дополнительного влияния окружающей среды.
Особенно часто ген нарколепсии встречается у японцев. Сама болезнь также встречается в Японии чаще, чем в Европе. Может быть, именно поэтому в дальневосточной островной империи как нигде распространена культура дневного сна. Здесь не видят ничего предосудительного в том, чтобы люди спали в общественных местах. Более того, не считается даже невежливым, если кто-то заснет, слушая доклад или присутствуя на переговорах. Это называется «инемури» — «и» означает «присутствовать» и «немури» — «спать».
Нарколепсия нередко вызывается воспалениями или повреждениями тех отделов мозга, где замыкают свою сеть многочисленные возбуждающие и усыпляющие нервные центры, обеспечивающие чередование сна и бодрствования. Подробные обследования таких пациентов, разумеется, способствуют прогрессу сомнологии, поскольку помогают лучше понять нейронную структуру сна.
Исследование нарколепсии значительно продвинулось вперед, когда в 1998 г. были обследованы собаки с соответствующим генетическим дефектом1. В отличие от людей, собаки с такой наследственностью заболевают нарколепсией почти всегда. Ген, поврежденный в этих случаях, кодирует рецептор для неизвестного ранее нейромедиатора — орексина. Благодаря этому открытию ученые познакомились с маленьким, но очень важным нервным узлом в гипоталамусе, вырабатывающим орексин и тем самым активирующим все центры возбуждения в стволе мозга и промежуточном мозге. Таким образом он, судя по всему, стабилизирует переключатели регуляции сна и БС-центра во избежание именно того, от чего страдают нарколептики: размывания границ между тремя различными состояниями сознания.
Нарушения в сигнальном пути орексина считаются сейчас наиболее вероятной причиной нарколепсии. Доказательством служат собаки-нарколептики, у которых не работают рецепторы орексина, и мыши, организм которых из-за генной манипуляции не производит орексин — они также неизменно заболевают нарколепсией. Согласно одной из теорий, у некоторых нарколептиков собственная иммунная система разрушает вырабатывающие орексин клетки.
Клаудио Басетти, тем не менее, убежден, что здесь задействованы и другие нейромедиаторы гипоталамуса: «Орексин, конечно, важен, но он играет свою роль не в одиночестве».
Таинственная болезнь принесет сомнологам, наверное, еще много сюрпризов. Нарколепсия и другие недуги, не дающие нам спать, постепенно выдают свои тайны — и тем самым вносят важные элементы в решение большой головоломки, которая, будем надеяться, однажды сложится наконец в ясную картину смысла и функций сна.